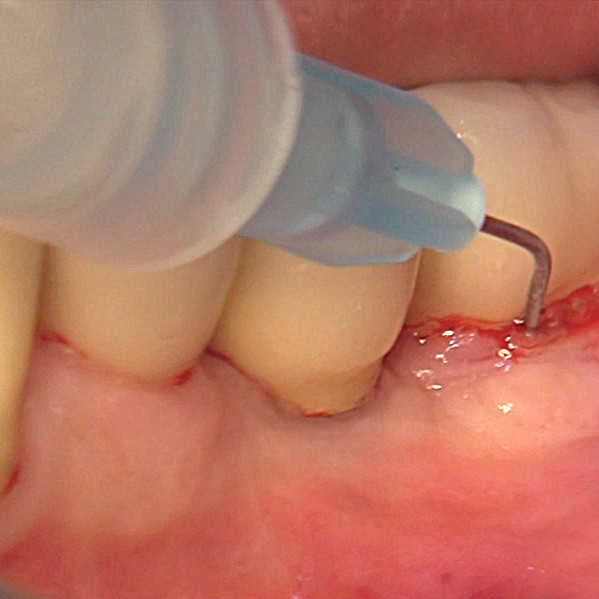
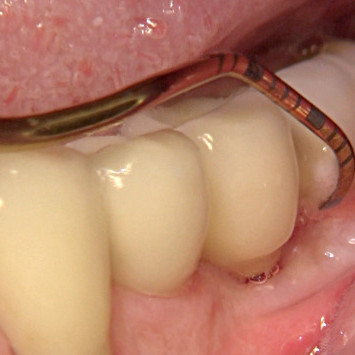
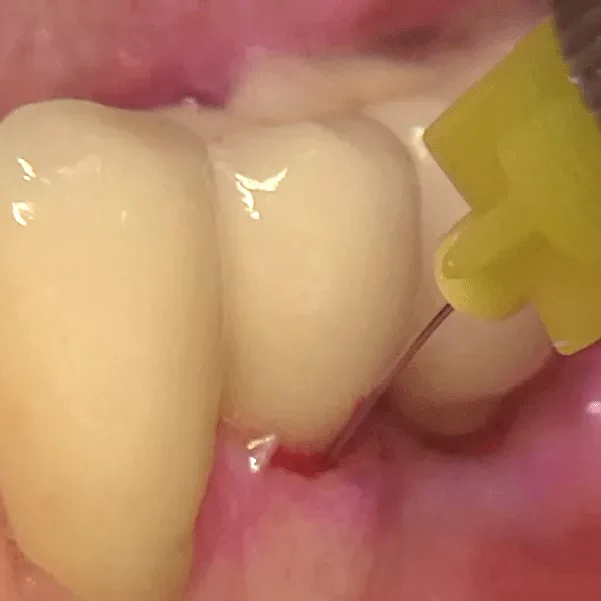
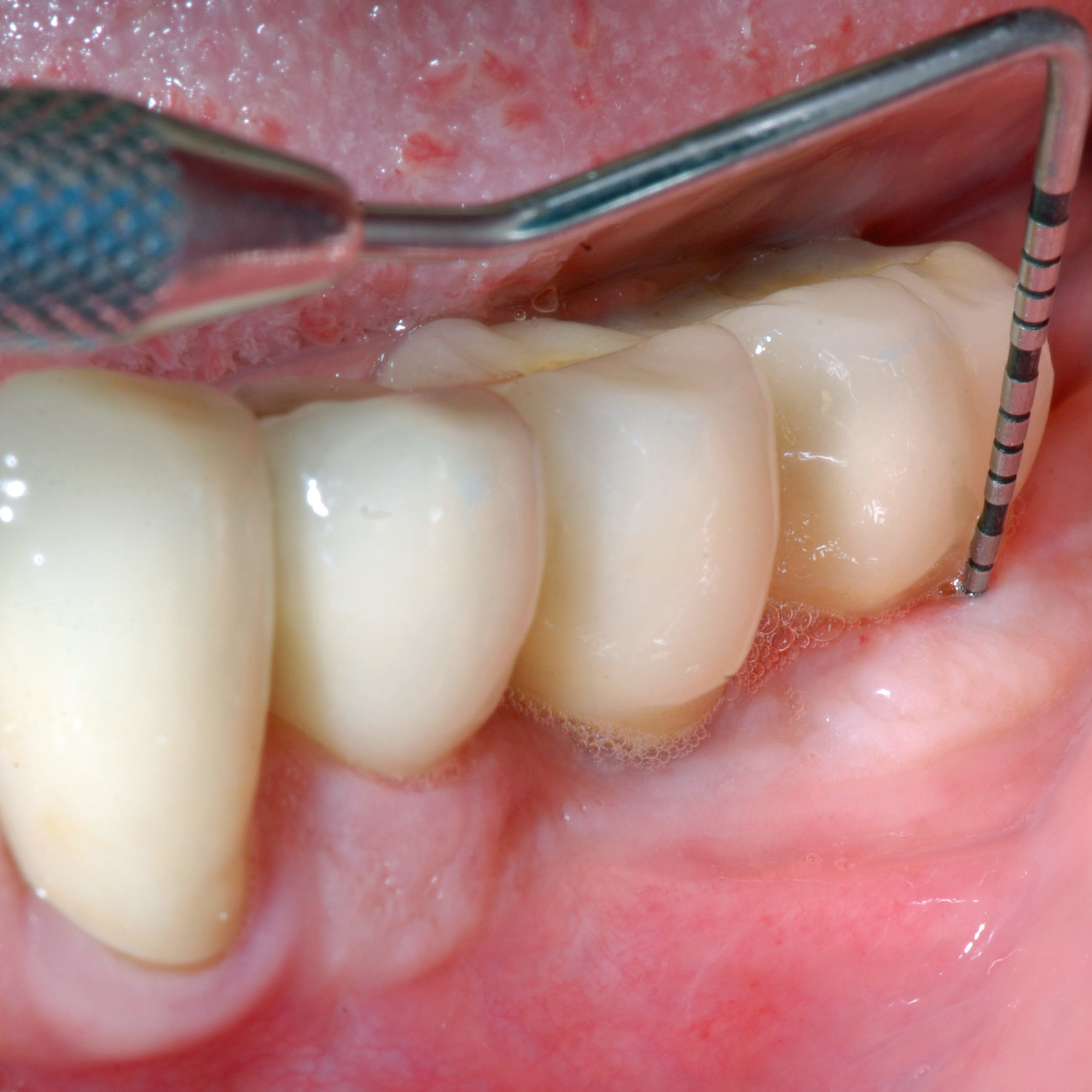
VERNETZTE HYALURONSÄURE IN DER ORALCHIRURGIE
WARUM WIRD HYALURONSÄURE IN DER ORALCHIRURGIE VERWENDET?
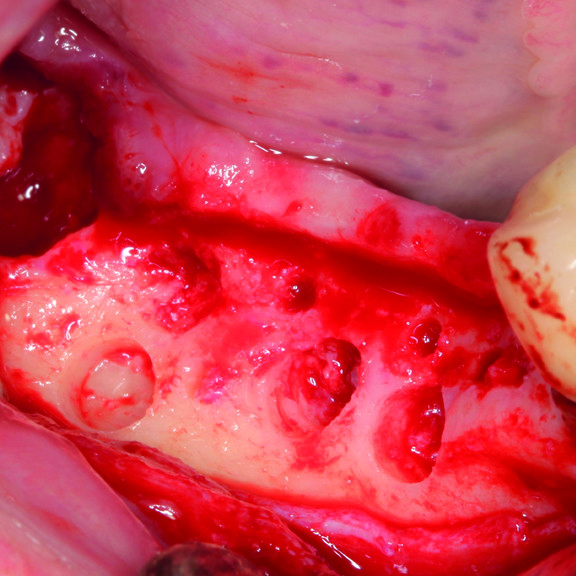
Das Gel aus vernetzter Hyaluronsäure (xHyA) wird für die Weichteilrezessions-Chirurgie, die gesteuerte Geweberegeneration (GTR) sowie die gesteuerte Knochenregeneration (GBR) verwendet. Das vernetzte Gel auf Hyaluronsäurebasis nicht-tierischen Ursprungs ist für regenerative periimplantäre und parodontale Anwendungen optimiert.
- Beschleunigte Gewebewundheilung - Senkt den postoperativen Entzündungsprozess, reduziert Schmerzen und beschleunigt die Neoangiogenese [1,2].
- Verbesserte Ergebnisse - Stabilisiert das Koagulum und unterstützt die Regeneration von Weich- und Hartgewebe [1-4].
- Bessere Vorhersehbarkeit - Bakteriostatische Wirkung und reduziertes Eindringen von Krankheitserregern für ein geringeres Infektionsrisiko [5].
EXPERTEN FÜR DEN GEBRAUCH VON VERNETZTEM HYALURONSÄURE-GEL
SECHS GRÜNDE FÜR DIE VERWENDUNG VON VERNETZTER HYALURONSÄURE FÜR EINE BESSERE BEHANDLUNG
- Bessere Vorhersagbarkeit des Ergebnisses - Das vernetzte Hyaluronsäuregel stabilisiert das Blutgerinnsel, welches Wachstumsfaktoren anzieht. Es unterstützt und beschleunigt die Bildung von Knochen (Hartgewebe) und Weichgewebe [1-4, 17,19].
- Schnellere Gewebeheilung - xHyA unterstützt sowohl die Angiogenese [1,10,19] für eine bessere Vaskularisierung des Gewebes als auch die Gewebebildung [12,13,15-17] über einen längeren Zeitraum. Aufgrund des langsamen Abbaus über mehrere Wochen bleibt seine spezielle Formulierung während der verschiedenen Phasen des Heilungsprozesses erhalten [17].
- Geringeres Infektionsrisiko - xHyA hat von Natur aus bakteriostatische Eigenschaften, die dazu beitragen, das Infektionsrisiko zu senken [5].
- Bessere Patientenerfahrung - Das hohe Molekulargewicht von xHyA reduziert Schwellungen, Schmerzen und Unbehagen nach zahnärztlichen Eingriffen während des Heilungsprozesses [18,19].
- Bessere Ästhetik - Unterstützung einer narbenfreien Wundheilung, besonders wichtig für die zahnärztliche Chirurgie im ästhetischen Bereich [18,19].
- Benutzerfreundlich - Für ein vorhersehbares Ergebnis tragen Sie das Gel einfach direkt auf das Gewebe (Weichteilgewebe, Zahnwurzel, Knochen) im Operationsgebiet auf (in Gegenwart von Blut).
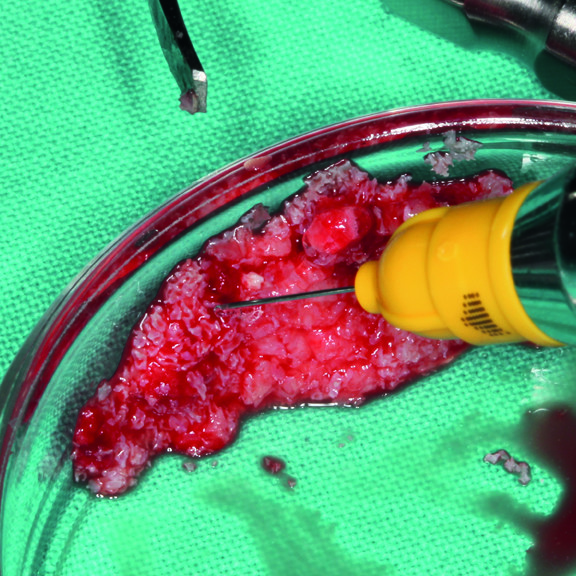
Nicht ausspülen. Keine Gefahr der Überdosierung. xHyA kann mit anderen Biomaterialien kombiniert werden, wie z. B.:
Knochenersatzmaterialien wie der Smartgraft als "klebriger Knochen"
Kollagenmembranen wie die Smartbrane, um ihre Barrierewirkung über einen Zeitraum von mehreren Wochen zu verlängern.
HERVORRAGENDE REGENERATIVE ERGEBNISSE DER PARODONTALBEHANDLUNG MIT VERNETZTER HYALURONSÄURE
WIE WIRKT HYALURONSÄURE IN DER PARODONTALCHIRURGIE?
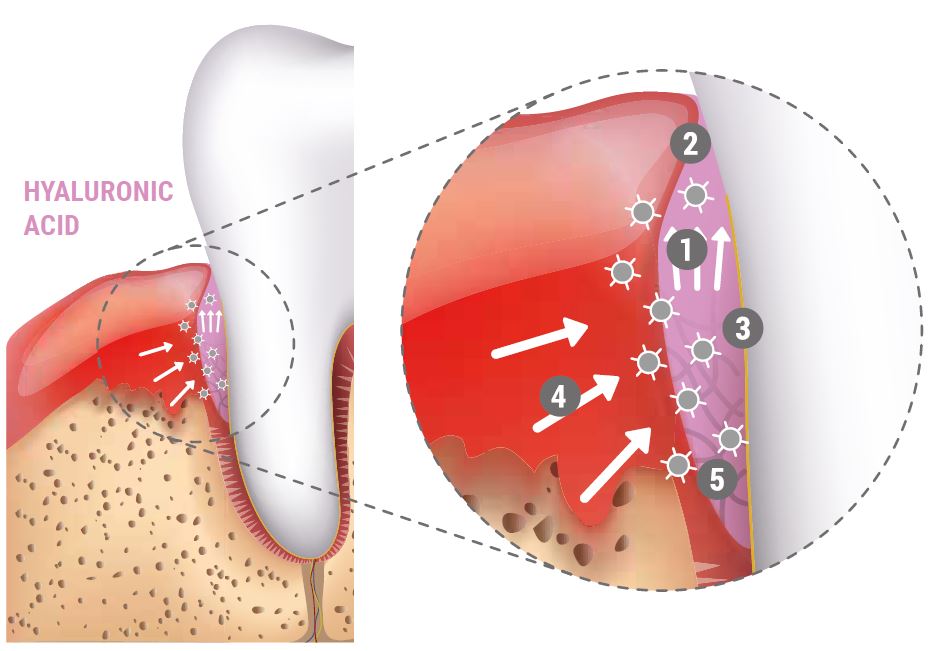
- Zieht Blut an
- Stabilisiert das Koagulum und unterstützt die Geweberegeneration
- Bakteriostatische Wirkung bietet Schutz
- Wachstumsfaktoren werden von Hyaluronsäure angezogen
- Koordiniert Entzündungen und beschleunigt die Angiogenese
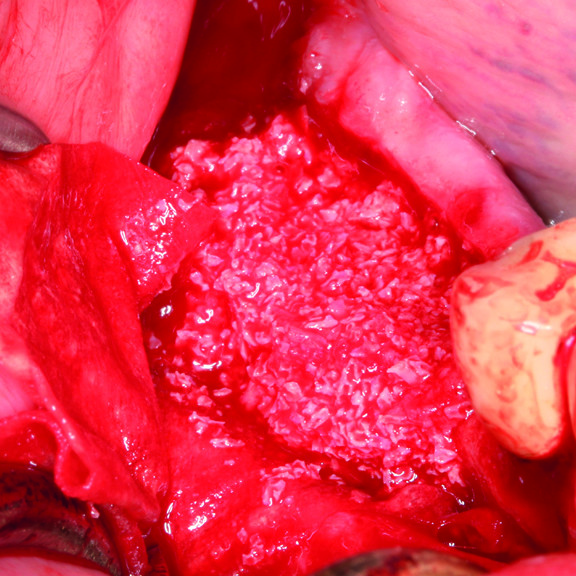
WIE WIRD VERNETZTES HYALURONSÄURE-GEL IN DER GBR VERWENDET?
Klebeknochen in 3 Minuten mit xHyA Gel und Smartgraft.
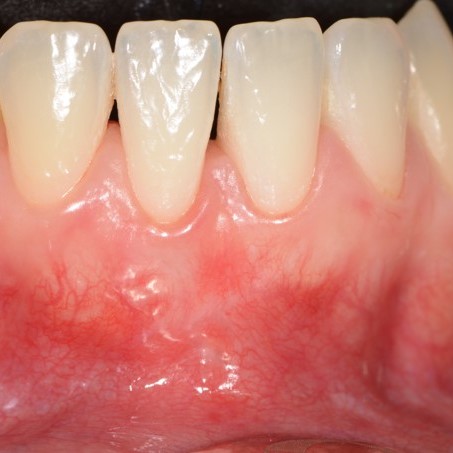
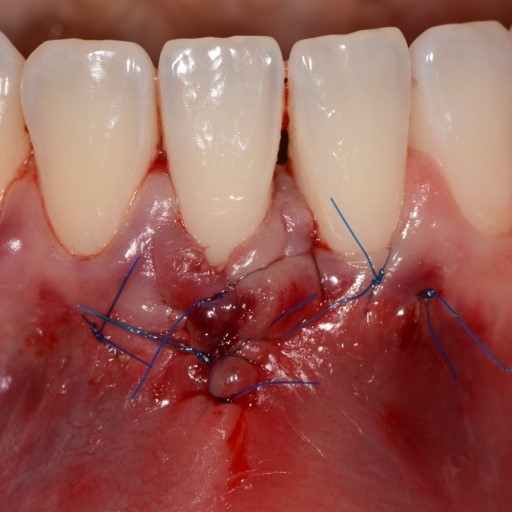
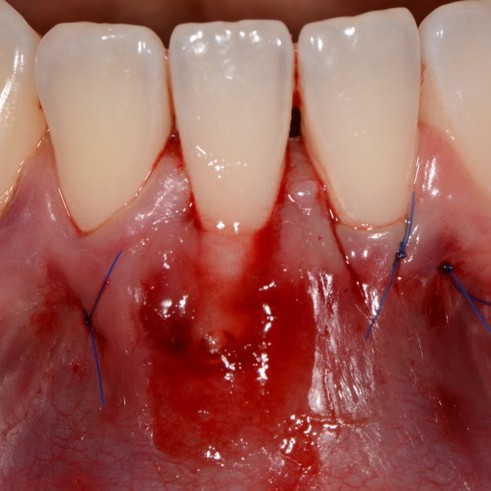
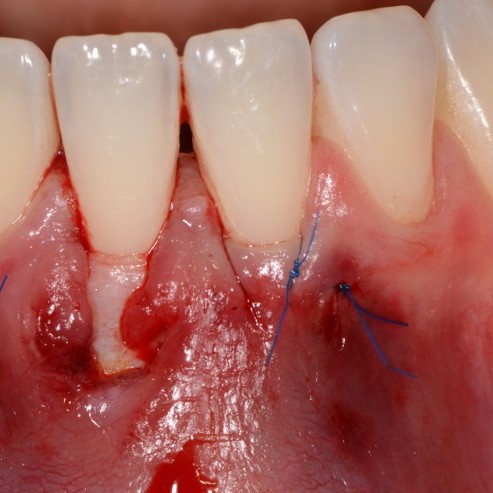
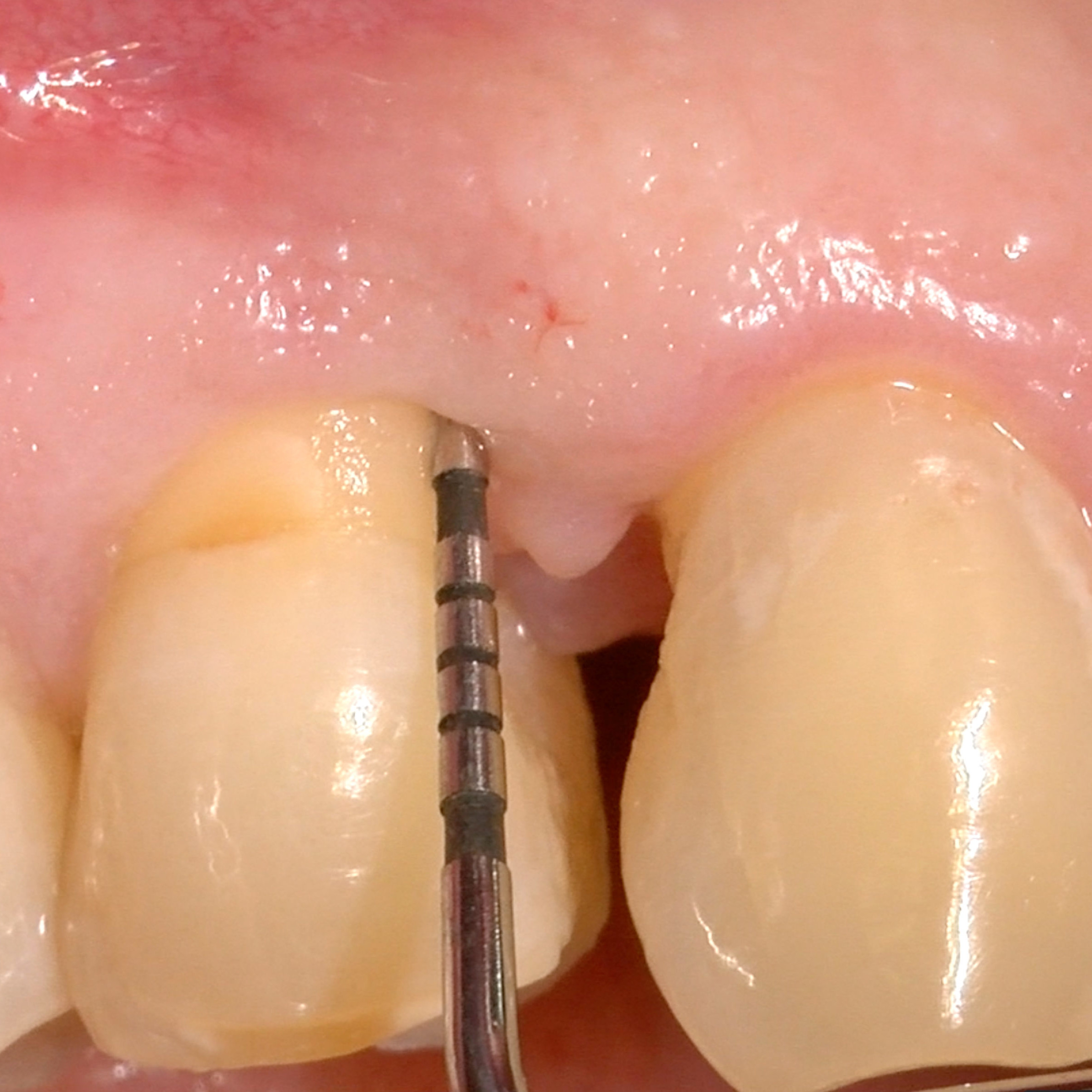
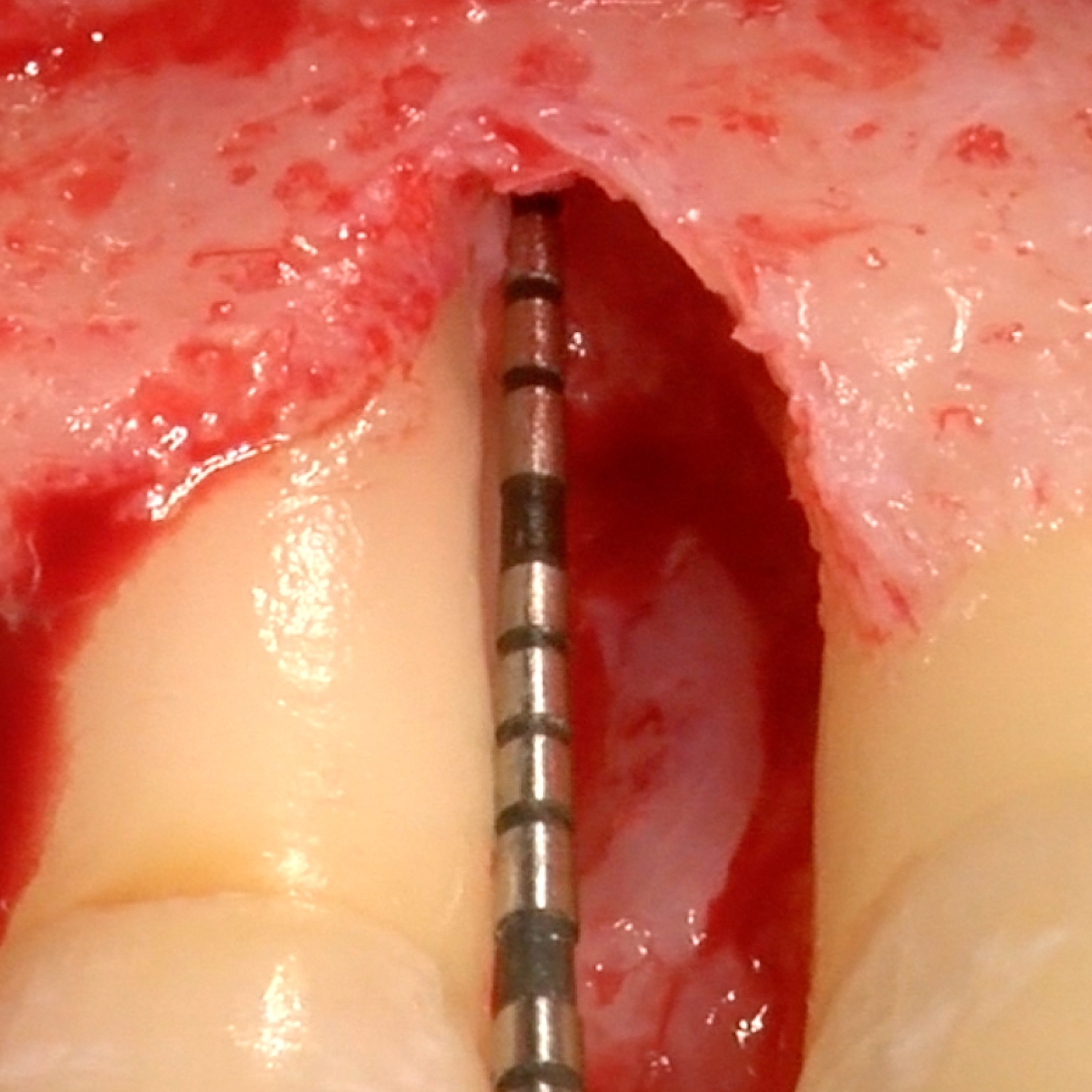
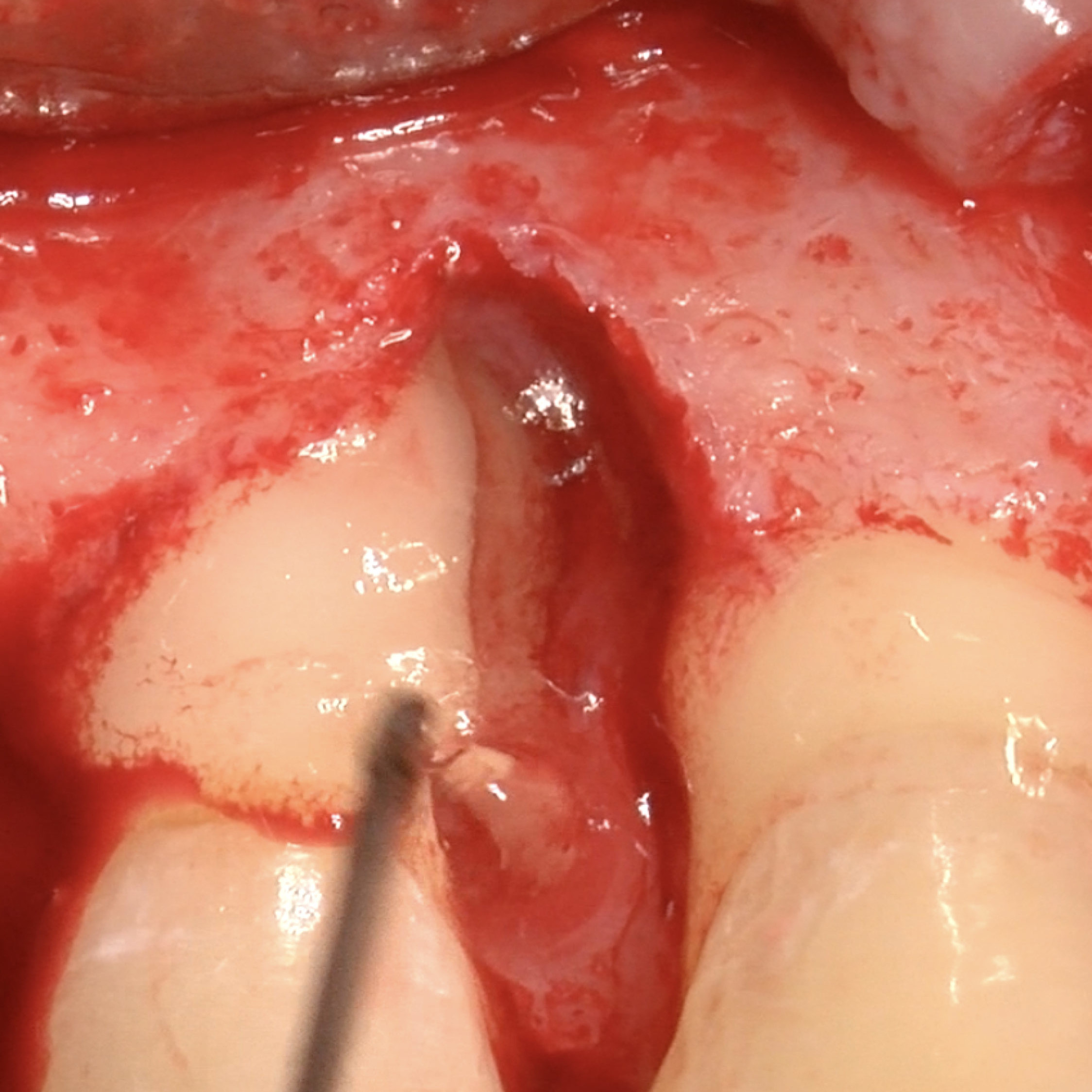
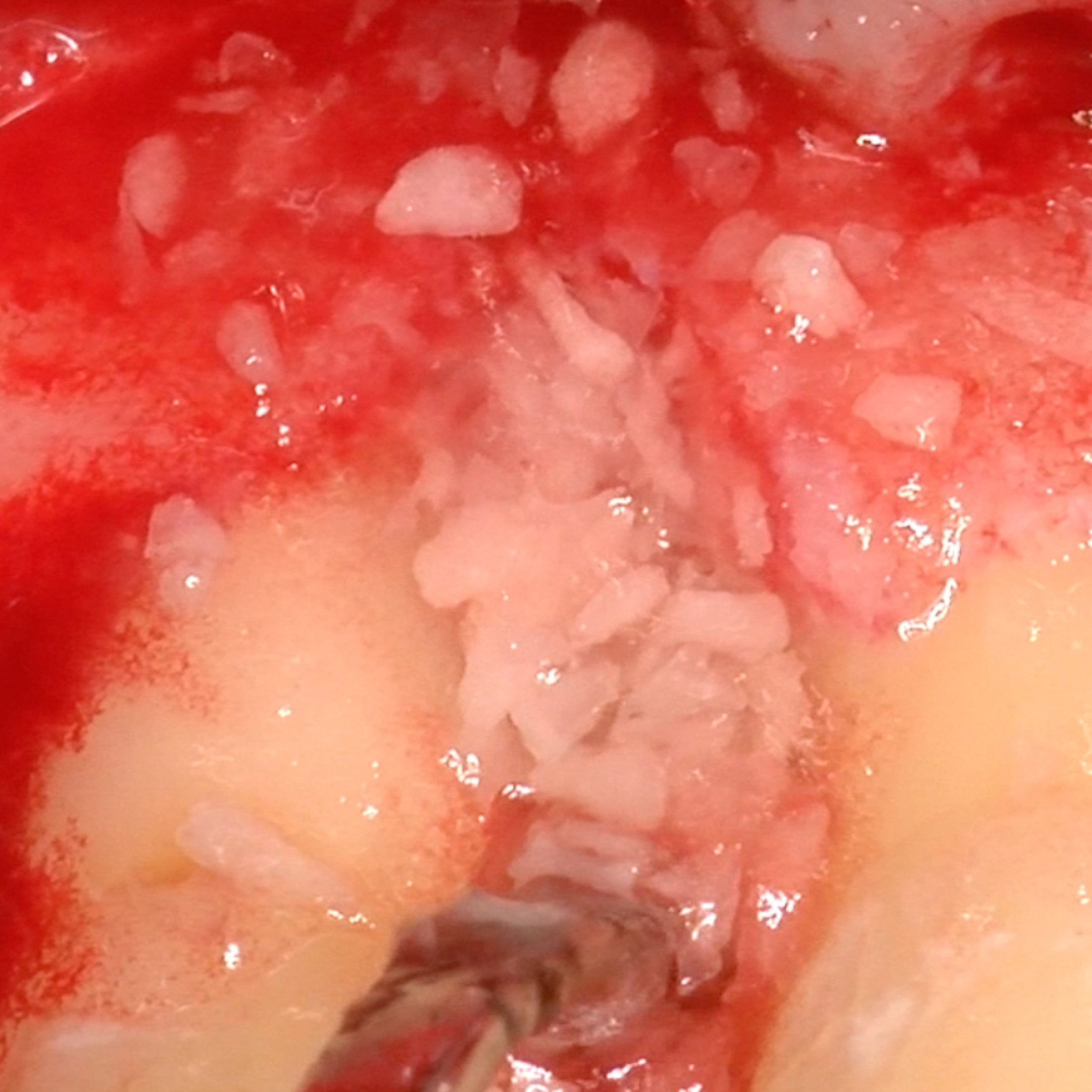
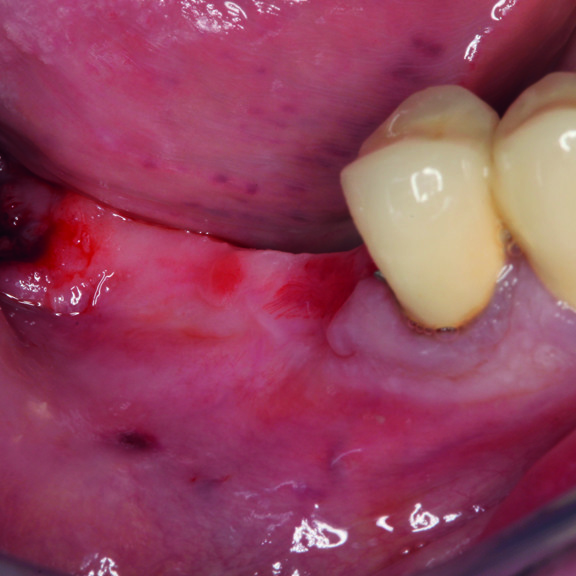
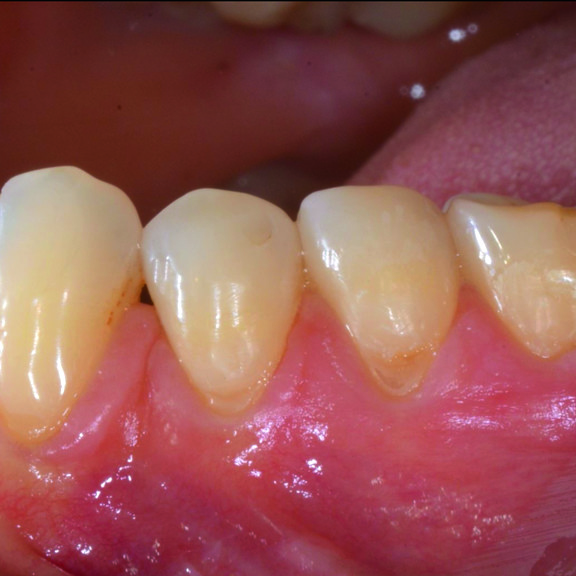
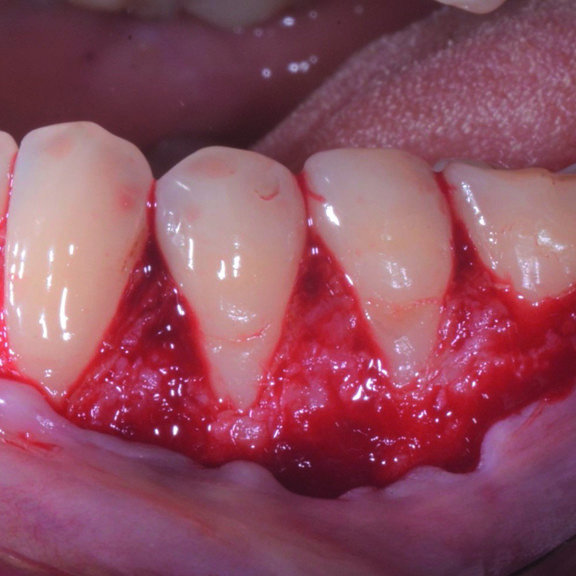
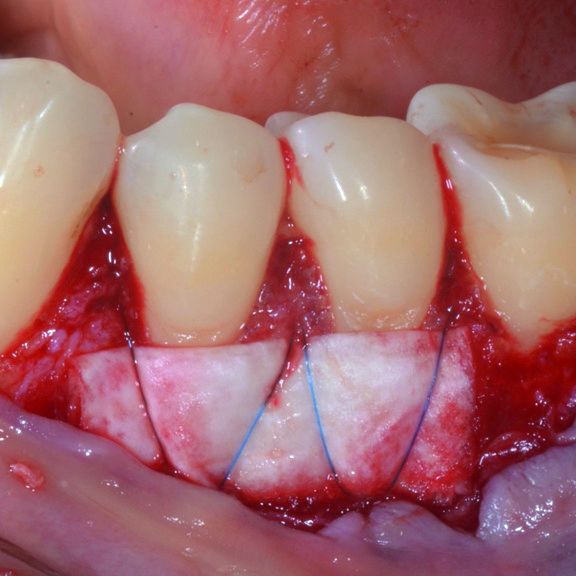
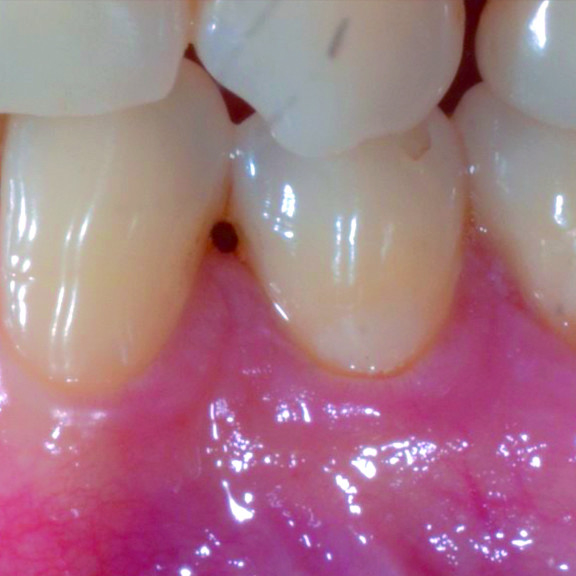
FALLBERICHT: GINGIVAREZESSION MIT VERNETZTER HYALURONSÄURE
Tiefe Miller-Gingivarezession der Klasse II (Prof. A. Sculean) mit dem quervernetztem Hyaluronsäure-Gel
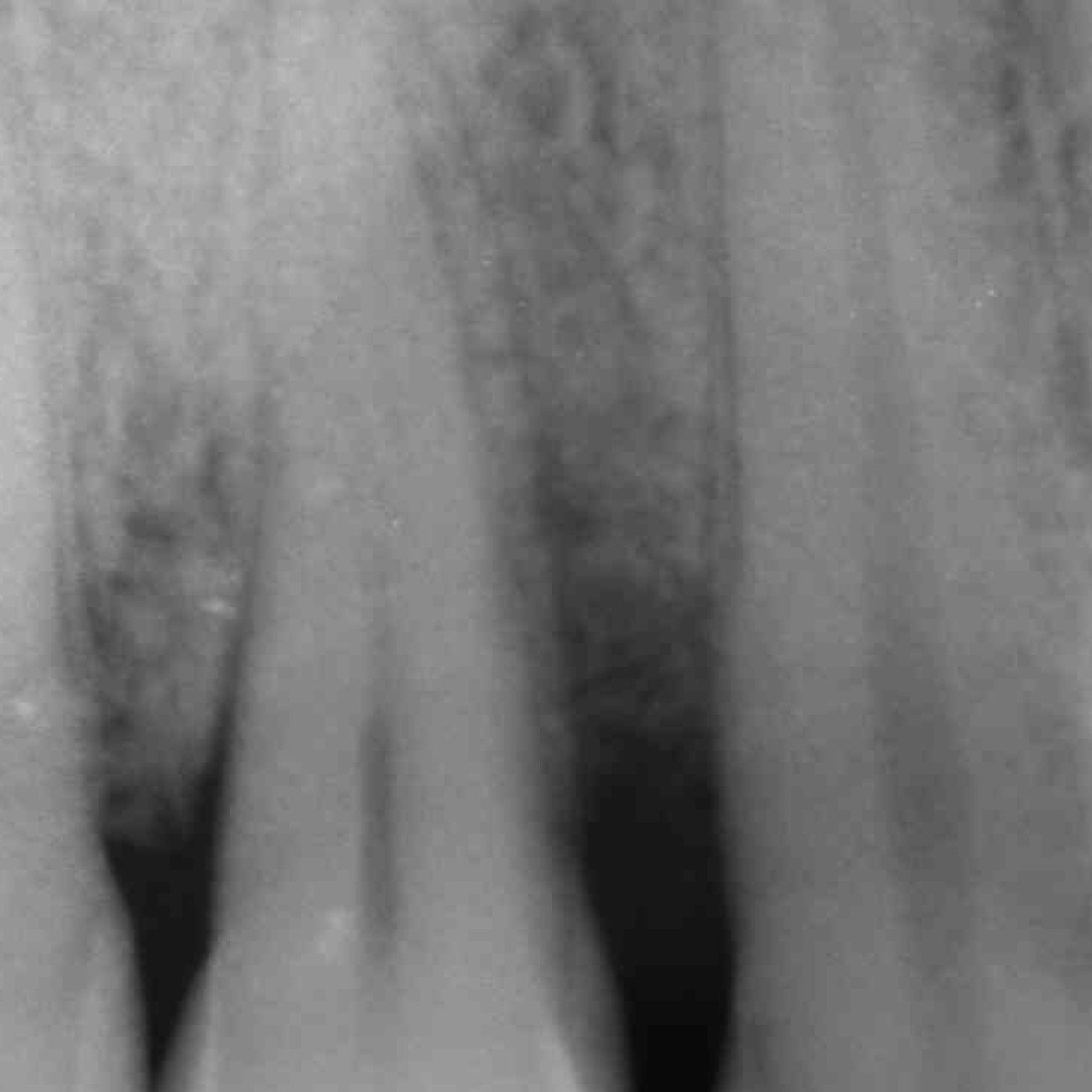
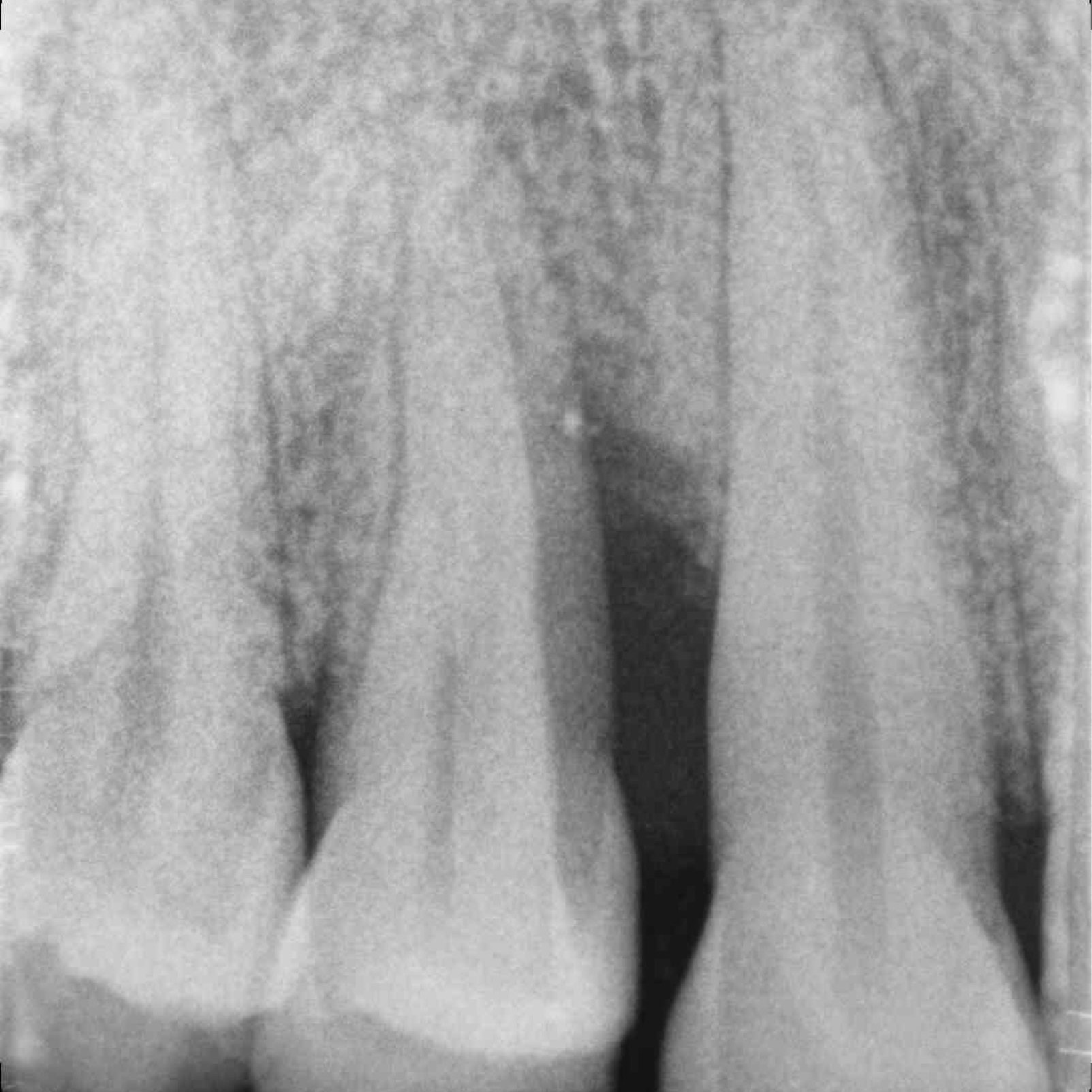
FALLBERICHT: INFRAKNOCHENDEFEKT MIT VERNETZTER HYALURONSÄURE
Infraknochen-Defekt (Prof. A. Pilloni) mit dem quervernetztem Hyaluronsäure-Gel [20, 21]
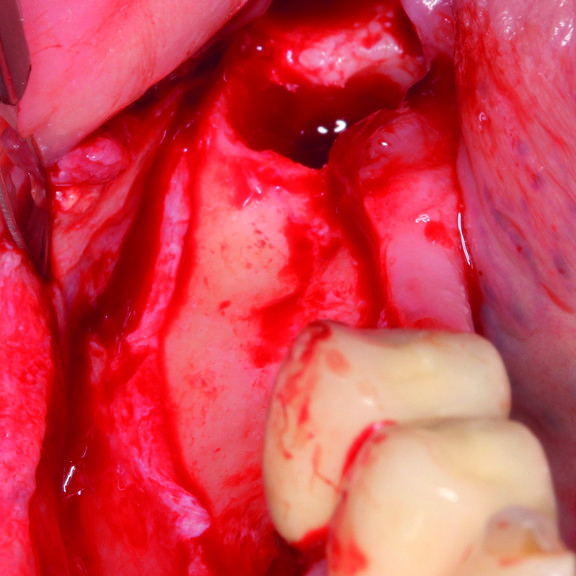
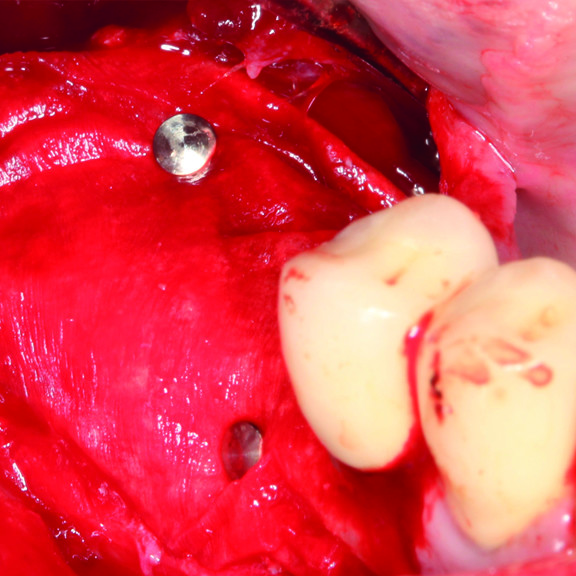
FALLBERICHT: GBR MIT VERNETZTEM HYALURONSÄURE-GEL
GBR vor der Implantation (Prof. D. Bozic) mit dem quervernetztem Hyaluronsäure-Gel und der Smartbrane
FALLBERICHT: BEHANDLUNG PARODONTALER TASCHEN MIT VERNETZTER HYALURONSÄURE
Taschen- Versiegelung nach Biofilmentfernung eines von Mukositis betroffenen Falles (Dr. M. Roncati)
FALLBERICHT: WEICHGEWEBE-AUGMENTATION MIT VERNETZTER HYALURONSÄURE
Weichgewebe-Augmentation mit vernetztem Hyaluronsäure-Gel und Smartbrane (Dr. T. Pierchalla)
WIE FUNKTIONIERT VERNETZTE HYALURONSÄURE?
Die quervernetztem Hyaluronsäure-Gel ist speziell für den Einsatz in der Zahnchirurgie konzipiert. xHyA, ist als einer der Hauptbestandteile der extrazellulären Matrix im menschlichen Körper natürlich vorhanden [6-8]. Studien haben gezeigt, dass die verlängerte Anwesenheit von xHyA während des Heilungsprozesses die Heilung durch Regeneration und nicht durch Reparatur fördert [9,10]. Die bakteriostatischen Eigenschaften von xHyA beschleunigen nicht nur die Heilung von Weichgewebe und Knochen [11-13], sondern schützen auch die Wunde [5].
Vernetzte Hyaluronsäure bleibt aufgrund ihres langsamen Abbaus (mehrere Wochen) während der verschiedenen Phasen des Heilungsprozesses präsent [14]. Darüber hinaus unterstützt sie die chirurgische Parodontalbehandlung nach dem Auftragen auf die Wurzeloberfläche und das Weichgewebe. Dies führt zu einem schnelleren Wundverschluss, einer erheblichen Reduzierung der Taschen und einem verbesserten Attachment [1,3-4]. Wenn das vernetzte Hyaluronsäure-Gel mit Knochenersatzmaterial wie Smartgraft gemischt wird, bildet es einen leicht zu handhabenden Putty, der zusätzlich zu einer beschleunigten Knochenbildung [15,16, 32, 33] und einer Verringerung von Schwellungen und Schmerzen führen kann. [18,19] Es wurde auch dokumentiert, dass hochmolekulare vernetzte Hyaluronsäure dazu beiträgt, die Resorption von Kollagenmembranen zu verlangsamen, wie z. B. von Smartbrane [30, 31].
WISSENSCHAFTLICHE LITERATUR & KLINISCHE STUDIEN
Zielsetzung
Um die Wirkung von exogener Hyaluronsäure (HA) auf die Heilung von experimentellen Wunden zu bestimmen, wurden die Reaktionen in der Hamsterbackentasche gemessen, nachdem mit einer Biopsiestanze ein Loch in das Gewebe geschnitten worden war.
Methodik
Fluoreszenzmarkiertes Dextran wurde intravenös als makromolekularer Tracer verabreicht, und die Mikrozirkulation wurde in vivo mit einem Fluoreszenzmikroskop beobachtet, das an ein hochauflösendes Fernsehsystem angeschlossen war. In einer Gruppe wurde ein Gelatineschwamm, der mit 1,5 ml 16 mg/dl HA in Wasser getränkt war, zum Zeitpunkt der Verletzung und an den Tagen 1, 3, 5 und 7 nach der Verletzung topisch aufgetragen. Die Kontrollgruppe erhielt den Schwamm, der mit dem wässrigen Vehikel getränkt war. Alle 2 Tage nach der Verletzung wurde die Mikrozirkulation beobachtet oder es wurden histologische Proben entnommen. Die Wundgröße verringerte sich mit HA im Vergleich zum Vehikel fast doppelt so schnell (p kleiner als 0,05). Die Heilung wurde als Zeit für den vollständigen Wundverschluss mit mindestens einem Mikrogefäß, das die Verletzungsstelle überbrückt, definiert und erforderte 16 oder mehr Tage mit dem Vehikel, aber durchschnittlich weniger als 9 Tage mit HA.
Ergebnisse
Zu Beginn der Heilung war die Reparaturstelle von einer weit verbreiteten Extravasation des fluoreszierenden Tracers umgeben, was auf eine Entzündung hindeutet; dieser Bereich war 2 bis 4 Tage nach der Verletzung mit HA im Vergleich zum Vehikel um zwei Drittel reduziert (p weniger als 0,05). Die Dichte der durchbluteten Mikrogefäße war 2 bis 4 Tage nach der Verletzung mit HA um das Doppelte höher (p weniger als 0,05). Die Dichte der Mikrogefäße war jedoch 6 Tage nach der Verletzung in beiden Gruppen ähnlich und blieb für mindestens 45 Tage nach der Verletzung gleich, was darauf hindeutet, dass HA keine ungewöhnliche angiogene Reaktion hervorruft. Die histologische Untersuchung der fixierten, gefärbten Proben zeigte eine Zunahme der intravaskulären Leukozyten nach der Verletzung und behandlungsbedingte Unterschiede in der Verteilung der intravaskulären Leukozyten in den Mikrogefäßen mit einem Durchmesser von 20 bis 40 Mikrometern und 40 bis 80 Mikrometern 1 bis 2 Tage nach der Verletzung. Ansonsten war die Leukozyteninfiltration während der Heilung in beiden Gruppen ähnlich.
Schlussfolgerung
Der Mechanismus für die positive Wirkung von HA auf die Heilung ist unbekannt (zum Zeitpunkt dieser Studie: 1991). Mehrere In-vitro-Studien legen jedoch nahe, dass HA Teil einer Rückkopplungsschleife ist, die die Zellproliferation und -migration in aktiv wachsenden Geweben fördert. Alternativ dazu könnte die Rolle von HA bei der Wasserhomöostase die Gewebshydratation begünstigen, die bekanntermaßen eine positive Wirkung auf die Heilung hat.
Abstrakt
Die Wundheilung umfasst eine Reihe sorgfältig modulierter Schritte, von der anfänglichen Verletzung und dem Blutgerinnsel bis zum endgültigen rekonstituierten Gewebe oder der Narbe. Dabei besteht eine dynamische Wechselwirkung zwischen der Wunde, den Blutelementen, der extrazellulären Matrix und den Zellen, die an der Heilung beteiligt sind. Mehrere Zytokine und Signaltransduktionswege regulieren diese Reaktionen. Ein Hauptbestandteil des gesamten Prozesses ist Hyaluronan, ein geradkettiges Kohlenhydratpolymer der extrazellulären Matrix. Hyaluronan kommt in verschiedenen Formen vor, wobei die Kettenlänge das einzige Unterscheidungsmerkmal zwischen ihnen ist. Hyaluronan in seiner hochmolekularen Form ist in den frühesten Stadien der Wundheilung besonders stark vertreten. Nach und nach treten fragmentiertere Formen auf, was bisher nicht bekannt war. Wir skizzieren hier die Schritte der Wundheilungskaskade, an denen Hyaluronan beteiligt ist, und geben einen Überblick über seinen Stoffwechsel. Obwohl der Heilungsprozess notwendigerweise in einer Reihe von Quantenschritten beschrieben wird, besteht er aus einem nahtlosen Kontinuum sich überschneidender Reaktionen. Auf das Vorhandensein von Hyaluronan in der Wunde (ursprünglich als "hexosaminhaltiges Mucopolysaccharid" bezeichnet), insbesondere in den frühen Stadien, hat der Harvard-Chirurg J. Engelbert Dunphy bereits vor über einem halben Jahrhundert hingewiesen. Es hat den Anschein, dass wir jetzt wieder an den Ausgangspunkt zurückkehren.
Zielsetzung
Die Anwendung von Hyaluronsäure hat sich in einer Reihe von medizinischen Disziplinen als nützlich erwiesen. Ziel der vorliegenden Studie war es, die Wirkung der lokalen Anwendung von Hyalurongel in Verbindung mit der Parodontalchirurgie klinisch zu bewerten.
Methodik
Vierzehn Patienten mit chronischer Parodontitis, die vier interproximale intraossäre Defekte (≥3 mm) mit Sondierungstiefenwerten >5 mm aufwiesen, wurden in diese Split-Mouth-Studie aufgenommen. Nach einer anfänglichen nicht-chirurgischen Parodontaltherapie und einer erneuten Beurteilung wurden die Defekte nach dem Zufallsprinzip einer Behandlung mit einem modifizierten Widman-Lappen (MWF) in Verbindung mit der Anwendung von 0,8% Hyalurongel (Test) oder Placebo-Gel (Kontrolle) zugewiesen. Die Werte des klinischen Attachmentlevels (CAL), der Sondierungstiefe (PD), der Gingivarezession (GR), des Plaqueindex (PI) und der Blutung bei Sondierung (BOP) wurden zu Beginn der Behandlung sowie nach 3 und 6 Monaten ermittelt. Die Unterschiede zwischen Test- und Kontrollstellen wurden mit einem Wilcoxon Signed-Rank- und einem McNemar-Test ermittelt. Ein Friedman- und ein Cochran-Test wurden verwendet, um gleiche Ränge im Zeitverlauf zu testen.
Ergebnisse
Statistisch signifikante Unterschiede wurden bei CAL und GR (P 0,05). Die Anwendung von Hyalurongel in Verbindung mit parodontalchirurgischen Eingriffen scheint zu einer signifikanten Verbesserung der CAL und zu einer Verringerung der GR zu führen.
Schlussfolgerung
Die Anwendung von Hyaluronan-Gel scheint das klinische Ergebnis der KVA-Operation zu verbessern.
Zielsetzung
In dieser randomisierten klinischen Studie wurde die Verwendung von Hyaluronsäure zur Behandlung von infraalveolären Parodontaldefekten über einen Zeitraum von 24 Monaten untersucht.
Methodik
Vierzig Probanden mit einem doppelwandigen infraalveolären Defekt (Sondierungstiefe [PD] >= 7 mm; klinischer Attachmentlevel [CAL] >= 7 mm) wurden ausgewählt. Die Defekte wurden nach dem Zufallsprinzip in zwei Gruppen aufgeteilt: mit Hyaluronsäure behandelte Stellen (Testgruppe) und solche, die mit einem offenen Lappendebridement behandelt wurden (Kontrollgruppe).
Ergebnisse
Die 12- und 24-Monats-Bewertungen basierten auf klinischen und radiologischen Parametern. Die primäre Ergebnisvariable war CAL. Die Testdefekte zeigten einen mittleren CAL-Zuwachs von 1,9 ± 1,8 mm, während die Kontrolldefekte einen deutlich geringeren Zuwachs von 1,1 ± 0,7 mm ergaben. Auch die PD-Reduktion war in der Testgruppe signifikant höher (1,6 ± 1,2 mm) als in der Kontrollgruppe (0,8 ± 0,5 mm). Die Häufigkeitsverteilungsanalyse der Studienergebnisse zeigte, dass Hyaluronsäure die Vorhersagbarkeit klinisch signifikanter Ergebnisse (CAL-Gewinn >= 2 mm und PD-Reduktion >= 2 mm) in der Testgruppe im Vergleich zu den Kontrollen erhöhte.
Schlussfolgerungen
Die Behandlung infraknöcherner Defekte mit Hyaluronsäure bot im Vergleich zur Behandlung mit offenem Lappendebridement einen zusätzlichen Vorteil in Bezug auf CAL-Gewinn, PD-Reduktion und Vorhersagbarkeit.
Hintergrund
Diese Untersuchung gehört zu einer Reihe von Projekten, mit denen festgestellt werden soll, ob Hyaluronsäure (HA) bei Verfahren zur Geweberegeneration therapeutisch wirksam ist. Der Grundgedanke dieser Untersuchungen besteht darin, die Hypothese zu testen, dass HA als bioabsorbierbarer Träger für andere Substrate dienen und selbst aktiv die Regeneration von Gewebe fördern kann.
Methoden
In dieser Arbeit berichten wir über die bakteriostatischen und bakteriziden Eigenschaften von drei Molekulargewichtsformulierungen rekombinanter HA (niedrig, 141 kD; mittel, 757 kD; und hoch, 1.300 kD) auf ausgewählte orale und nicht-orale Mikroorganismen in der planktonischen Phase. Es wurden drei Konzentrationen jeder HA-Formulierung (0,5, 1,0 und 2,0 mg/ml) mit einem Standard-Bouillonkultur-Assay untersucht.
Ergebnisse
Rekombinantes HA hatte je nach Molekulargewicht (MW) und Konzentration unterschiedliche bakteriostatische Wirkungen auf alle getesteten Bakterienstämme. Die hohen Konzentrationen des HA mit mittlerem Molekulargewicht hatten die größte bakteriostatische Wirkung, insbesondere auf die Stämme Actinobacillus actinomycetemcomitans, Prevotella oris, Staphylococcus aureus und Propionibacterium acnes. Die Konzentration von 1,0 mg/ml HA mit hohem Molekulargewicht hatte die größte bakteriostatische Wirkung und hemmte das Wachstum aller 6 getesteten Bakterienstämme. Bei den untersuchten Bakterienstämmen zeigte HA keine bakterizide Wirkung, unabhängig von der Konzentration oder dem Molekulargewicht.
Schlussfolgerungen
Die Ergebnisse dieser Studie deuten darauf hin, dass HA im MW-Bereich von 1.300 kD sich als vorteilhaft für die Minimierung der bakteriellen Kontamination von Operationswunden erweisen könnte, wenn es in der geführten Geweberegenerierungschirurgie verwendet wird.
Abstrakt
Hyaluronsäure ist an biologischen Prozessen wie Zelladhäsion, Migration und Proliferation beteiligt. Traditionell dachte man, dass es mit der extrazellulären Matrix verbunden ist, aber Hyaluronan kann auch ungeahnte Funktionen innerhalb der Zelle haben. Die Untersuchung der Synthese und des Abbaus von Hyaluronan, die Identifizierung neuer Rezeptoren und Bindungsproteine sowie die Aufklärung von hyaluronanabhängigen Signalwegen liefern neue Erkenntnisse über die wahren biologischen Funktionen dieses faszinierenden Moleküls.
Abstrakt
Anhäufung und Umsatz von Komponenten der extrazellulären Matrix sind die Kennzeichen von Gewebeverletzungen. Fragmentiertes Hyaluronan stimuliert die Expression von Entzündungsgenen durch eine Vielzahl von Immunzellen an der Verletzungsstelle. Hyaluronan bindet an eine Reihe von Zelloberflächenproteinen auf verschiedenen Zelltypen. Hyaluronsäurefragmente signalisieren sowohl über die Toll-like-Rezeptoren (TLR) 4 und TLR2 als auch über CD44, dass sie Entzündungsgene in Entzündungszellen stimulieren. Hyaluronan befindet sich auch auf der Zelloberfläche von Epithelzellen und bietet durch Interaktion mit TLR2 und TLR4 Schutz vor Gewebeschäden durch die Umwelt. Hyaluronan und hyaluronanbindende Proteine regulieren Entzündungen, Gewebeverletzungen und Reparaturen, indem sie die Rekrutierung von Entzündungszellen, die Freisetzung von Entzündungszytokinen und die Zellmigration regulieren. Diese Übersicht konzentriert sich auf die Rolle von Hyaluronan als Immunregulator bei menschlichen Krankheiten.
Abstrakt
Die fetale Wundheilung in der mittleren Schwangerschaft ist durch eine Heilung ohne Fibrose oder Narbenbildung gekennzeichnet. Die Mechanismen, die diesem bemerkenswerten Prozess zugrunde liegen, werden zum Teil durch eine extrazelluläre fetale Wundmatrix vermittelt, die reich an Hyaluronsäure ist. In dieser Studie wurde ein neu entwickelter Test zur Bestimmung des Hyaluronsäuregehalts in fetaler und adulter Wundflüssigkeit verwendet. Die Wundflüssigkeit von Erwachsenen wies einen raschen Anstieg der Hyaluronsäure auf, der nach 3 Tagen seinen Höhepunkt erreichte und nach 7 Tagen auf 0 sank. Im Gegensatz dazu stiegen die Hyaluronsäurespiegel in der fetalen Wundflüssigkeit schnell an und blieben 3 Wochen lang signifikant erhöht. Dieses anhaltende Vorhandensein von Hyaluronsäure in der Matrix fötaler Wunden schafft eine "permissive" Wundumgebung, die die Bewegung und Proliferation fötaler Fibroblasten fördert und die Zytodifferenzierung hemmt. Eine solche Matrixumgebung fördert die Heilung durch Regeneration und nicht durch Narbenbildung. Diese Beobachtung hat therapeutische Auswirkungen. Die verlängerte Anwendung von Hyaluronsäure oder Hyaluronatproteinkomplexen auf Wunden bei Kindern oder Erwachsenen könnte die Heilung in einer Weise modulieren, die die Wunden fötaler macht.
Hintergrund
Die fetale Wundheilung ist durch minimale Entzündung, leichte Fibroplasie und rasche, aber organisierte Kollagenablagerung gekennzeichnet, so dass keine Narbenbildung erkennbar ist. Die Matrizen fötaler Wunden unterscheiden sich stark von denen adulter Wunden, da fötale Wunden dauerhaft mit Hyaluronsäure (HA) angereichert sind. Es wurde gezeigt, dass eine Verringerung der HA in fötalen Kaninchenwunden zu einer Heilungsreaktion führt, die der eines Erwachsenen ähnelt, mit verstärkter Fibroplasie und Neovaskularisierung. Diese Beobachtungen deuten darauf hin, dass HA die zelluläre Aktivität bei der fötalen Wundheilung modulieren kann.
Methodik
In dieser Studie sollte daher die Wirkung von HA auf die Funktion fötaler Fibroblasten untersucht werden. Fibroblasten aus der Haut fötaler Kaninchen wurden isoliert und in Kulturmedium gehalten, das entweder kein HA (Kontrollen), 1 Mikrogramm/ml, 10 Mikrogramm/ml oder 100 Mikrogramm/ml HA enthielt (n = 6 für jede Gruppe). Die Fibroblastenproliferation wurde anhand des DNA-Gehalts in jeder Kultur quantifiziert, und die Kollagen- und Nicht-Kollagen-Proteinsynthese wurde durch Einbau von [3H]Prolin in kollagenaseverdauliches bzw. kollagenaseunverdauliches Protein analysiert.
Ergebnisse
In allen getesteten Konzentrationen hemmte HA signifikant die Proliferation fetaler Fibroblasten (p < 0,02), stimulierte aber die Synthese von Kollagen (p < 0,002) und nicht-kollagenen Proteinen (p < 0,005). Diese Ergebnisse liefern weitere Beweise dafür, dass HA die Funktion fötaler Fibroblasten beeinflusst. Darüber hinaus legt diese Studie in Verbindung mit früheren In utero-Ergebnissen nahe, dass HA einen regulierenden Einfluss auf die narbenlose fetale Heilung haben könnte, indem es die Zellfunktion während des Reparaturprozesses beeinflusst.
Abstrakt
Um den wachsenden Bedarf an Gewebeersatzmaterialien für unsere alternde Bevölkerung zu decken, ist die Entwicklung neuer adaptiver Biomaterialien unerlässlich. Die Gewebe mit dem größten Bedarf an Implantatmaterialien sind Haut und Knochen. Diese Gewebe weisen verschiedene Gemeinsamkeiten auf, unter anderem bei den Signalwegen und der Zusammensetzung der extrazellulären Matrix. Glykosaminoglykane wie Hyaluronan und Chondroitinsulfat sind die wichtigsten organischen Bestandteile der extrazellulären Matrix. Sie beeinflussen die Anziehung von Haut- und Knochenvorläuferzellen und deren anschließende Differenzierung und Genexpression und regulieren die Wirkung von Proteinen, die für die Knochen- und Hautregeneration wichtig sind. Die genaue Wirkung der Glykosaminoglykane hängt von ihrer strukturellen Zusammensetzung ab, vor allem vom Grad der Sulfatierung und der Polymerlänge. Veränderungen in der Glykosaminoglykan-Zusammensetzung sind häufig bei physiologischen und pathologischen Umbauprozessen zu beobachten, z. B. bei der Knochenbildung oder Narbenbildung. Im Folgenden wird der aktuelle Wissensstand über die Interaktion der häufigsten Glykosaminoglykane, Chondroitinsulfat und Hyaluronan, mit Knochen- und Hautzellen dargestellt und ihr Potenzial für das Tissue Engineering bei Skelett- und Hauterkrankungen zusammengefasst.
Zielsetzung
Hyaluronsäure (HA) ist einer der wesentlichen Bestandteile der extrazellulären Matrix, die bei der Gewebemorphogenese, Zellmigration, -differenzierung und -adhäsion eine herausragende Rolle spielt. Knochentransplantate werden häufig zur Reparatur und Rekonstruktion von Knochendefekten verwendet.
Methodik
In dieser Studie wurden in der rechten Tibia von 30 ausgewachsenen Kaninchen zwei Kavitäten von 3 mm Durchmesser und Tiefe nach den Grundsätzen der allgemeinen Chirurgie geschaffen. Eine der Kavitäten in der Tibia wurde mit HA und bovinem Knochentransplantat gefüllt, die andere nur mit spongiosalem Knochentransplantat, um eine Kontrolle zu ermöglichen. Am 20., 30. und 40. Tag wurden die Kaninchen in gleicher Anzahl geopfert und die defekten Bereiche extrahiert. Der Kruskal-Wallis-Test wurde auf die Daten angewandt, die sich aus der histopathologischen Untersuchung der Proben ergaben.
Schlussfolgerung
Die Kavitäten, die mit HA und Knochentransplantat gefüllt wurden, wiesen während des gesamten Studienzeitraums höhere Werte auf als die Kontrollgruppe.
Hintergrund
Um die osteoinduktive Wirkung von Hyaluronsäure (HA) zu untersuchen, haben wir die Auswirkungen der Anwendung eines elastoviskosen hochmolekularen HA-Präparats auf die Knochenwundheilung nach einer Knochenmarkablation untersucht.
Methodik
Die mittleren Diaphysen kortikaler Oberschenkelknochen von Ratten wurden mit einem Rundstab perforiert, und die freigelegten Knochenmarkshohlräume wurden sofort mit hochmolekularem HA gefüllt. Zur Vorbereitung der Kontrollen wurde eine Knochenmarkablation ohne HA durchgeführt. An den Tagen 1, 2, 4, 7 und 14 nach der Ablation wurden die Tiere mit einem Aldehydgemisch perfusionsfixiert, und die sezierten Oberschenkelknochen wurden mit Hilfe der Licht-, Transmissions- und Rasterelektronenmikroskopie untersucht.
Ergebnisse
Bei den Kontrollpersonen waren die verletzten Markhöhlen zunächst mit Blut und Fibringerinnseln gefüllt (Tag 1 und 2), dann mit granuliertem Gewebe, das Makrophagen, Neutrophile und fibroblastische Zellen enthielt (Tag 4). Die Knochenneubildung durch differenzierte Osteoblasten wurde eine Woche nach der Ablation beobachtet; zwei Wochen später waren die perforierten Kortikalisknochen und Markhöhlen größtenteils mit neu gebildetem trabekulärem Knochen gefüllt. Bei den Knochen, denen HA appliziert worden war, war bereits am 4. Tag eine neue Knochenbildung sowohl an der peri- als auch an der endostealen Oberfläche der vorhandenen Kortikalisknochen induziert worden. Eine Woche nach der Ablation waren die Knochenmarkshöhlen vollständig mit neu gebildeten trabekulären Knochen gefüllt, in denen ein aktiver Knochenumbau durch Osteoblasten und Osteoklasten stattgefunden hatte. Das granulierte Gewebe wurde rasch durch normale Knochenmarkzellen ersetzt.
Schlussfolgerung
Diese Ergebnisse deuten darauf hin, dass hochmolekulares HA in der Lage ist, die Knochenneubildung durch Differenzierung mesenchymaler Zellen in Knochenwunden zu beschleunigen.
Hintergrund
Kosmetische Eingriffe werden immer häufiger, und die Verwendung von Weichteilfüllern nimmt zu. Praktizierende Ärzte müssen über das biologische Verhalten dieser Produkte im Gewebe Bescheid wissen, damit sie auf etwaige Sicherheitsbedenken ihrer Patienten reagieren können.
Zielsetzungen
Es soll ein Überblick über den Stoffwechsel von mit 1,4-Butandioldiglycidylether (BDDE) vernetzten Hyaluronsäure (HA)-Dermalfüllern gegeben und die Sicherheit der entstehenden Nebenprodukte untersucht werden.
Methoden
Es wurde eine Überprüfung der verfügbaren Nachweise durchgeführt.
Ergebnisse
Nach der Reaktion mit HA werden die Epoxidgruppen von BDDE neutralisiert, und es verbleiben nur Spuren von nicht umgesetztem BDDE im Produkt (<2 Teile pro Million). Wenn vernetztes HA, unvernetztes HA und nicht umgesetztes BDDE abgebaut werden, zerfallen sie in harmlose Nebenprodukte oder in Nebenprodukte, die mit bereits in der Haut vorhandenen Substanzen identisch sind.
Schlussfolgerung
Klinische und Biokompatibilitätsdaten aus mehr als 15 Jahren belegen das günstige klinische Sicherheitsprofil von BDDE-vernetztem HA und dessen Abbauprodukten. Angesichts der Stärke der empirischen Evidenz sollten Ärzte ihren Patienten diese Produkte bedenkenlos anbieten können.
Zielsetzung
Die Sinusbodenaugmentation (SFA) unter Verwendung von Knochentransplantaten, insbesondere von Kalziumphosphaten (CaP), ist ein bewährtes präimplantologisches Verfahren. Die Verwendung von CaP vereinfacht die SFA-Verfahren. β-Tricalciumphosphat (β-TCP) wird in großem Umfang für SFA verwendet. In dieser Studie wurde die klinische und osteogene Leistung von β-TCP-Granulat (TCP-G) und einem β-TCP-Putty (TCP-P) als Knochentransplantatmaterial untersucht. TCP-P bestand aus TCP-G in einem Hyaluronsäureträger (HyA). Es wurden die Knochenbildung, die Volumenstabilität und die Expression osteogener Marker nach bilateraler SFA bei Patienten untersucht.
Methodik
Acht Patienten wurden für ein Split-Mouth-Design ausgewählt. Die sechs Monate nach der SFA entnommenen Biopsien wurden für die immunhistochemische Analyse von Kollagen Typ I (Col I), alkalischer Phosphatase (ALP), Osteocalcin (OC) und Bone Sialoprotein (BSP) aufbereitet. Die histomorphometrische Analyse bestimmte den prozentualen Anteil von Knochen, Transplantatmaterial und Knochenmark. Zur Berechnung des Transplantatvolumens und seiner Stabilität wurde die Kegelstrahl-Computertomographie eingesetzt.
Schlussfolgerung
Beide Materialien ermöglichten eine hervorragende Knochenregeneration und Volumenstabilität. TCP-P zeigte bessere chirurgische Handhabungseigenschaften, eine stärkere Knochenbildung, eine höhere Expression von Col I, ALP, OC und BSP sowie deutlich geringere Werte für die Reduktion des Transplantatvolumens. HyA hatte keine nachteiligen Auswirkungen auf die Leistung von TCP-P. Aufgrund seiner klinischen und osteogenen Leistung kann TCP-P als hervorragendes Knochenersatzmaterial für SFA angesehen werden.
Zielsetzung
In dieser Studie untersuchten wir die Auswirkungen von Natriumhyaluronat (HY) auf den Heilungsprozess von Zahnhöhlen bei Ratten.
Methodik
Unmittelbar nach der Extraktion der oberen ersten Molaren von männlichen Holtzman-Ratten wurden die rechten Sockets mit 1% HY-Gel (0,1 ml) behandelt, während die linken Sockets als Kontrolle (Blutgerinnsel) verwendet wurden. Die Tiere wurden 2, 7 und 21 Tage nach der Zahnextraktion getötet und die Oberkiefer für die histologische und morphometrische Analyse des apikalen und mittleren Drittels der Sockets aufbereitet. Carbopol, ein inertes Gel, wurde verwendet, um die mechanische Wirkung der Gelinjektion in die Sockets zu bewerten. Die Expression von Bone Morphogenetic Protein-2 (BMP-2) und Osteopontin (OPN) wurde 1, 2, 3, 4, 5 und 7 Tage nach der Zahnextraktion durch Immunhistochemie bestimmt.
Ergebnisse
Die histologische Analyse zeigte, dass die Behandlung mit HY eine frühere Ablagerung von trabekulärem Knochen bewirkte, was 7 und 21 Tage nach der Zahnextraktion zu einer besser organisierten Knochenmatrix führte. Außerdem führte HY 7 und 21 Tage nach der Zahnextraktion zu einer signifikanten Zunahme der trabekulären Knochenmasse (Prozentsatz der trabekulären Knochenfläche nach 7 Tagen: 13,21″ 4,66% vs. 2,58″ 1,36% im apikalen Drittel der Kontrollsockel) und die Anzahl der Gefäße nach 7 Tagen. Umgekehrt war die Anzahl der Zellkerne in HY-behandelten Sockeln verringert. Außerdem war die Expression von BMP-2 und OPN in HY-behandelten Schäften im Vergleich zu den Kontrollschäften erhöht.
Schlussfolgerung
Diese Ergebnisse deuten darauf hin, dass HY den Heilungsprozess in Zahnhöhlen von Ratten beschleunigt, indem es die Expression von osteogenen Proteinen stimuliert.
Zielsetzungen
Histologische Bewertung der Auswirkungen von vernetztem HA allein oder in Kombination mit einer Kollagenmatrix (CM = Fibro Gide) auf die parodontale Wundheilung/Regeneration bei intraossären Defekten.
Material und Methoden
Zweiwandige intraossäre Defekte (5 mm breit, 5 mm tief) wurden bei sechs Beagle-Hunden an der distalen und mesialen Seite von Unterkiefer-Prämolaren chirurgisch angelegt. Die 24 Defekte wurden nach dem Zufallsprinzip wie folgt behandelt: offenes Lappendebridement (OFD) + HA, OFD +CM, OFD + HA+ CM (HA/CM) und OFD allein (Kontrolle). Nach 2 Monaten wurden die Tiere zur histologischen Auswertung eingeschläfert.
Ergebnisse
Die HA- (2,43±1,25 mm) und HA/CM-Gruppen (2,60±0,99 mm) wiesen im Vergleich zur OFD-Gruppe (0,55±0,99 mm) eine statistisch signifikant (P < 0,05) größere Bildung von neuem Attachment auf (d. h. lineare Länge des an den neu gebildeten Knochen angrenzenden NC mit einwachsenden Kollagenfasern). Von den 4 Behandlungsgruppen wies die HA/CM-Gruppe die höchste Menge an regeneriertem Gewebe auf, obwohl keine statistisch signifikanten Unterschiede in den histometrischen Parametern zwischen der HA- und der HA/CM-Gruppe festgestellt wurden.
Innerhalb dieser Grenzen lässt sich feststellen, dass vernetzte HA allein oder in Kombination mit CM
fördert die parodontale Wundheilung/Regeneration bei zweischaligen intraossären Defekten bei Hunden.
Schlussfolgerung
Die vorliegenden Daten liefern erstmals den histologischen Nachweis für die parodontale Regeneration von Gingivarezessionsdefekten nach einer Behandlung mit CAF und HA.
Zielsetzungen
Ziel dieser Studie ist es, die Auswirkungen von zwei verschiedenen Konzentrationen topischer Hyaluronsäure (HA) auf die postoperativen Beschwerden der Patienten und die Wundheilung an palatinalen Spenderstellen nach einer Operation mit freiem Gingivatransplantat (FGG) zu untersuchen.
Methodik
Sechsunddreißig Patienten, die eine FGG benötigten, wurden in einer randomisierten, kontrollierten klinischen Studie unter Aufsicht eines Prüfers nach dem Zufallsprinzip in drei Gruppen eingeteilt. Nach der Entnahme der Gaumentransplantate wurden in den Testgruppen 1 und 2 0,2% bzw. 0,8% HA-Gele verwendet. Die Gele wurden auf die Spenderstellen aufgetragen und in den Testgruppen mit einem Parodontalverband geschützt, während die Wunde in der Kontrollgruppe nur mit einem Parodontalverband abgedeckt wurde. An den Tagen 3, 7, 14 und 21 wurden Schmerzen und Brennen anhand einer visuellen Analogskala (VAS) sowie andere Parameter wie die vollständige Epithelisierung (CE) und die Farbübereinstimmung an den Tagen 3, 7, 14, 21 und 42 erfasst.
Ergebnisse
Die Testgruppen hatten an den Tagen 3 und 7 weniger Schmerzen als die Kontrollgruppe (P <0,001 bzw. P <0,001). Der mittlere VAS-Wert für das Brennen war in der Kontrollgruppe an Tag 3 höher als in den Testgruppen 1 und 2 (P = 0,03 bzw. P = 0,02). Die CE wurde bei allen Patienten in beiden Testgruppen am Tag 21 erreicht, während sie in der Kontrollgruppe am Tag 42 erreicht wurde. Die Testgruppen wiesen an den Tagen 21 (P <0,001 bzw. P <0,001) und 42 (P = 0,004 bzw. P = 0,002) höhere Werte für die Farbübereinstimmung auf als die Kontrollgruppe.
Schlussfolgerung
Die topische Anwendung von HA wirkt sich positiv auf die postoperativen Schmerzen und das Brennen aus und beschleunigt die Heilung der Gaumenwunde in Bezug auf Epithelisierung und Farbanpassung.
Zielsetzungen
Ein zementärer Riss (CeT) ist eine besondere Art von oberflächlicher Wurzelfraktur, die parodontale und sogar periapikale Gewebezerstörung verursachen kann. Leider gibt es nur wenige Erkenntnisse darüber, wie diese seltenen Fälle wirksam behandelt werden können. Der vorliegende Fall ist der erste, über den in der Literatur berichtet wird, bei dem ein durch einen Zementriss verursachter Knochendefekt mit Hyaluronsäure (HA) und einer Kollagenmembran behandelt wurde. Ziel dieses Fallberichts ist es, einen regenerativen chirurgischen Ansatz mit klinischem und tomographischem Erfolg und Stabilität nach 2 Jahren Nachuntersuchung vorzustellen.
Präsentation des Falles
Ein 61-jähriger Patient stellte sich mit spontanen Schmerzen und einer Gingivaschwellung über seinem rechten mittleren oberen Schneidezahn vor. Röntgenologisch wurde ein röntgenstrahlendurchlässiger Bereich im medialen Drittel zwischen beiden mittleren Schneidezähnen festgestellt. Die tomografische Auswertung zeigte eine bukkale Knochendehiszenz und einen Knochendefekt. Nach der Differentialdiagnose einer endodontisch-parodontalen Läsion und einer Wurzelfraktur wurde die CeT als Verdachtsdiagnose gestellt. Während der explorativen Lappenoperation wurde ein kleines Wurzelfragment (CeT) auf der mesialen Seite des Zahns gefunden und entfernt. Die knöcherne Läsion wurde mit Hyaluronsäure (HA) und einer resorbierbaren Kollagenmembran behandelt. Bei der Nachuntersuchung nach 2 Jahren wurden klinische, röntgenologische und tomographische Erfolge beobachtet.
Schlussfolgerung
Ein CeT-assoziierter Knochendefekt konnte erfolgreich behandelt werden, nachdem die Zementfragmente entfernt und ein regenerativer Ansatz mit HA und einer resorbierbaren Kollagenmembran durchgeführt wurde.
Hintergrund
In dieser Studie werden die klinischen Ergebnisse eines neuartigen Ansatzes zur Behandlung tiefer intraossärer Defekte unter Verwendung von Papillenerhaltungstechniken mit einer Kombination aus Hyaluronsäure (xHyA - Hyadent BG) und deproteinisiertem porcinen Knochenmineral bewertet.
Klinisches Verfahren
23 Patienten mit 27 intraossären Defekten wurden mit einer Kombination aus Hyaluronsäure (Hyadent BG) und deproteinisiertem porcinen Knochenmineral behandelt. Der klinische Attachmentlevel (CAL), die Taschensondierungstiefe (PPD) und die Gingivarezession (REC) wurden zu Beginn der Behandlung und 6 Monate nach dem Eingriff erfasst.
Ergebnisse
Nach 6 Monaten ergab sich ein signifikanter CAL-Zuwachs von 3,65 ± 1,67 mm (p < 0,001) mit einer PPD-Reduktion von 4,54 ± 1,65 mm (p < 0,001), die mit einer Zunahme der gingivalen Rezession (0,89 ± 0,59 mm, p < 0,001) einherging. Der Prozentsatz der Taschenauflösung auf der Grundlage einer PPD ≤4 mm betrug 92,6% und die Misserfolgsrate auf der Grundlage einer PPD von 5 mm betrug 7,4%.
Schlussfolgerung
Die vorliegenden Ergebnisse zeigen, dass die Anwendung eines kombinierten Ansatzes aus vernetzter Hyaluronsäure (Hyadent BG) und Xenotransplantaten bei tiefen intraossären Defekten zu klinisch relevanten CAL-Zuwächsen und PPD-Reduktionen im Vergleich zu den Ausgangswerten führt und einen validen neuen Ansatz für die Behandlung intraossärer Defekte darstellt.
Zielsetzungen
Schmelzmatrixderivate (EMD) in Kombination mit Lappendesigns, die darauf abzielen, das interdentale Weichgewebe maximal zu erhalten, gelten nach wie vor als Goldstandard bei der regenerativen Behandlung parodontaler intraossärer Defekte. Es gibt jedoch zunehmend Hinweise aus präklinischen und klinischen Studien, dass vernetzte Hyaluronsäure (xHyA - Hyadent BG) eine Reihe positiver biologischer Effekte auf die parodontale Wundheilung und Regeneration hat. Derzeit gibt es jedoch so gut wie keine Daten aus klinischen Studien, in denen die Auswirkungen von xHyA in Verbindung mit rekonstruktiver Parodontalchirurgie im Vergleich zur Verwendung von EMD untersucht wurden. Ziel dieser randomisierten, kontrollierten klinischen Studie war es daher, die klinischen Ergebnisse zu vergleichen, die bei intraossären Defekten nach regenerativer Parodontalchirurgie mit dem Single-Flap-Approach (SFA) in Verbindung mit vernetzter Hyaluronsäure oder EMD erzielt wurden.
Methodik
Zweiunddreißig intraossäre Defekte bei 32 gesunden Probanden wurden nach dem Zufallsprinzip zugeordnet: xHyA (Testgruppe) oder EMD (Kontrollgruppe). Der klinische Attachmentlevel (CAL), die Sondierungstiefe (PD), die Gingivarezession (REC) und Blutungen beim Sondieren (BOP) wurden zu Beginn, 12, 18 und 24 Monate nach dem Eingriff erfasst.
Ergebnisse
Nach 24 Monaten führten beide Behandlungen zu statistisch signifikanten klinischen Verbesserungen, die sich in einer PD-Reduktion und einem CAL-Zuwachs zeigten. Der mittlere CAL-Zuwachs betrug 2,19 ± 1,11 mm in der Test- und 2,94 ± 1,12 mm in der Kontrollgruppe, ohne statistisch signifikante Unterschiede zwischen den Gruppen. Die PD-Reduktion war in der Kontrollgruppe statistisch signifikant höher (4,5 ± 0,97 mm) als in der Testgruppe (3,31 ± 0,70 mm). Die Teststellen wiesen etwas niedrigere REC-Werte (1,19 ± 0,75 mm) auf als die Kontrollstellen (1,69 ± 0,70 mm). In Bezug auf die BOP-Veränderungen innerhalb und zwischen den Gruppen wurden keine statistisch signifikanten Veränderungen festgestellt.
Schlussfolgerungen
Innerhalb ihrer Grenzen weisen die vorliegenden Ergebnisse darauf hin, dass a) beide Behandlungen zu statistisch signifikanten langfristigen klinischen Verbesserungen führten und b) vernetzte Hyaluronsäure (xHyA) eine wertvolle Alternative für die regenerative Behandlung intraossärer parodontaler Defekte darzustellen scheint.
Zielsetzungen
Klinische und histologische Bewertung der Heilung von Gingivarezessionen bei Hunden, die mit einem koronal fortgeschrittenen Lappen (CAF) mit oder ohne vernetzte Hyaluronsäure (xHyA - Hyadent BG) behandelt wurden.
Material und Methoden
Bei 8 Hunden wurden auf der vestibulären Seite beider Oberkiefer-Eckzähne chirurgisch Gingivarezessionsdefekte geschaffen. Nach 8 Wochen Plaqueakkumulation wurden die 16 chronischen Defekte nach dem Zufallsprinzip entweder mit CAF allein oder mit CAF und vernetztem Hyaluronsäure-Gel (CAF/xHyA) behandelt. Die klinischen und histologischen Ergebnisse wurden 10 Wochen nach dem Eingriff bewertet.
Ergebnisse
Im Vergleich zum Ausgangswert zeigten die klinischen Messungen nach 10 Wochen einen statistisch signifikanten Rückgang der gingivalen Rezession sowohl in der CAF- (p<0,01) als auch in der CAF/xHyA-Gruppe (p<0,001). Statistisch signifikante Unterschiede wurden beim klinischen Attachmentlevel (p<0,05) und der Breite der gingivalen Rezession (p<0,01) zugunsten der CAF/xHyA-Gruppe festgestellt. Die Knochenbildung war in der CAF/xHyA-Gruppe statistisch signifikant größer als in der CAF-Gruppe (1,84±1,16mm vs. 0,72±0,62mm, p<0,05). Die Zementbildung und das Bindegewebsattachment waren in der CAF/xHyA-Gruppe statistisch signifikant höher als in der CAF-Gruppe (d.h. 4,31±1,78mm gegenüber 2,40±1,35mm bzw. 1,69±0,98mm gegenüber 0,74±0,68mm (P<0,05)).
Schlussfolgerung
Die vorliegenden Daten liefern erstmals den histologischen Nachweis für die parodontale Regeneration von Gingivarezessionsdefekten nach Behandlung mit CAF und vernetzter Hyaluronsäure (xHyA).
Zielsetzung
Klinische Bewertung der Heilung von isolierten Gingivarezessionen im Unterkiefer der Miller-Klassen I und II, die mit dem modifizierten koronal fortgeschrittenen Tunnel (MCAT) oder dem lateral geschlossenen Tunnel (LCT) in Kombination mit vernetzter Hyaluronsäure (xHyA) und subepithelialem Bindegewebstransplantat (SCTG) behandelt wurden.
Methodik
Zwölf gesunde Patienten mit einer isolierten gingivalen Rezession im Unterkiefer der Miller-Klasse I oder II (Cairo-Klasse 1) mit einer Tiefe von ≥ 3 mm wurden nacheinander mit dem MCAT oder LCT in Verbindung mit HA und SCTG behandelt. Die Behandlungsergebnisse wurden zu Beginn der Behandlung und mindestens 6 Monate postoperativ beurteilt. Die primäre Ergebnisvariable war die vollständige Wurzeldeckung (CRC).
Ergebnisse
Die postoperativen Schmerzen und Beschwerden waren gering, und es traten keine Komplikationen wie postoperative Blutungen, allergische Reaktionen, Abszesse oder der Verlust von SCTG auf. Nach einer mittleren Nachbeobachtungszeit von 18,9 ± 10 Monaten wurde bei allen 12 Defekten eine statistisch signifikante (P < .0001) Wurzelabdeckung erreicht. CRC wurde in sechs der 12 Fälle gemessen (50%), vier Fälle zeigten eine Wurzelabdeckung von über 95%, während die verbleibenden zwei Fälle 80% und 85% erreichten. Die durchschnittliche Wurzelabdeckung betrug 96,09%. Die mittlere Breite des keratinisierten Gewebes nahm von Baseline bis zur Nachuntersuchung von 1,6 ± 0,8 mm auf 4,9 ± 1,3 mm zu (P < .0001), während die mittlere Sondierungstiefe keine statistisch signifikanten Veränderungen aufwies (1,8 ± 0,9 mm gegenüber 1,3 ± 0,5 mm).
Schlussfolgerung
Die vorliegenden Ergebnisse deuten darauf hin, dass der beschriebene Behandlungsansatz in Grenzen zu einer vorhersagbaren Wurzelabdeckung von isolierten gingivalen Rezessionen der Miller-Klassen I und II (Cairo-Klasse 1) im Unterkiefer führen kann.
Zielsetzungen
Es sollte die Heilung mehrerer benachbarter gingivaler Rezessionen vom Typ 1 und 2 (RT1 und RT2) untersucht werden, die mit dem modifizierten koronal fortgeschrittenen Tunnel (MCAT) oder dem lateral geschlossenen Tunnel (LCT) in Verbindung mit einer vernetzten Hyaluronsäure (xHyA) und subepithelialen palatinalen Bindegewebstransplantaten behandelt wurden.
Methode und Materialien
Fünfzehn gesunde Patienten, die mehrere benachbarte RT1 und RT2 im Unter- oder Oberkiefer mit einer Tiefe von ≥ 2 mm aufwiesen, wurden mit dem MCAT oder LCT in Verbindung mit vernetzter Hyaluronsäure und subepithelialen palatinalen Bindegewebstransplantaten behandelt. Die Ergebnisse wurden zu Beginn der Behandlung und nach mindestens 6 Monaten beurteilt. Die primäre Ergebnisvariable war die Wurzelabdeckung. Die ästhetischen Ergebnisse wurden anhand von Fotos mit Hilfe des ästhetischen Scores für die Wurzelabdeckung bewertet.
Ergebnisse
Die postoperativen Schmerzen und Beschwerden waren gering, und es traten keine Komplikationen auf. Die Datenanalyse wurde auf Patientenebene durchgeführt. Nach einer mittleren Nachbeobachtungszeit von 17 ± 5,4 Monaten wurde in allen 15 Fällen eine statistisch signifikante Wurzeldeckung erreicht (P 95%, bei vier Patienten lag sie zwischen 90% und 95% und bei einem weiteren Patienten erreichte sie 87,5%. Bei drei weiteren Patienten betrug die Wurzelabdeckung 75%, 77% bzw. 64,6%. Die durchschnittliche Wurzelabdeckung betrug 85,1 ± 23,2%. Die mittlere Breite des keratinisierten Gewebes nahm von 2,5 ± 1,0 mm auf 3,7 ± 0,7 mm (P < .0001) zu, während die mittlere Sondierungstiefe keine statistisch signifikanten Veränderungen aufwies (1,3 ± 0,5 mm gegenüber 1,5 ± 0,5 mm). Der mittlere ästhetische Score für die Wurzelabdeckung betrug 7,9 ± 1,9, während in den drei Fällen mit vollständiger Wurzelabdeckung ein maximaler ästhetischer Score (10) für alle behandelten Zähne erreicht wurde.
Schlussfolgerung
Die vorliegenden Ergebnisse deuten darauf hin, dass der beschriebene Behandlungsansatz innerhalb seiner Grenzen zu einer vorhersagbaren Wurzelabdeckung mehrerer unter- und oberkieferbezogener RT1 und RT2 führen kann.
Zielsetzungen
Ziel der Studie war es, die Wirksamkeit von vernetztem Hyaluronsäure-Gel (xHyA) auf Schwellungen im Gesicht, Schmerzen und Truismen nach der Extraktion von impaktierten dritten Unterkiefermolaren zu untersuchen.
Methodik
An dieser randomisierten, doppelt verblindeten, klinischen Splitmouth-Studie nahmen 14 Patienten teil. Bei jedem Patienten wurde eine Kombination aus vernetztem HA und Gelfoam-Gerüst nach dem Zufallsprinzip an einer Extraktionsstelle angewendet, während an der anderen Extraktionsstelle nur Gelfoam verwendet wurde. Präoperativ sowie am 2., 4. und 7. Tag nach dem Eingriff wurden Messungen an drei Referenzpunkten im Gesicht, Schmerzen und die maximale Mundöffnung aufgezeichnet.
Ergebnisse
Die Werte für Gesichtsschwellung, Schmerzen und Trismus waren am 2. postoperativen Tag am höchsten und nahmen in beiden Gruppen am 4. bis 7. Die Gruppe mit vernetztem HA zeigte am 7. postoperativen Tag einen statistisch signifikanten Rückgang der Schwellung, der Schmerzen und des Trismus im Vergleich zur Kontrollgruppe (p<0,05).
Schlussfolgerung
Die Anwendung von vernetztem HA nach der Extraktion von impaktierten dritten Unterkiefermolaren hat einen positiven Einfluss auf postoperative Schwellungen, Schmerzen und Trismus nach der Extraktion von impaktierten unteren dritten Molaren.
Einführung
Biphasisches Kalziumphosphat (BCP) wird sehr häufig als Transplantatmaterial für Zahnimplantate verwendet. Die Eigenschaften dieses Materials können durch die Zugabe von interpositionellen Transplantatmaterialien verbessert werden, um die Osteoinduktion zu fördern. Hyaluronsäure (HyA) ist ein Beispiel für osteopromovierende Materialien, die dem BCP hinzugefügt werden können, um seine osteoinduktiven Eigenschaften zu verbessern.
Zielsetzungen
Histologische Bewertung der Anwendung von HyA mit BCP auf die Knochenheilung um Zahnimplantate.
Methodik
Bei dieser Studie handelte es sich um ein Split-Mouth-Design. Sie wurde an 9 Mischlingshunden durchgeführt. Die Hunde wurden in zwei Gruppen eingeteilt: Gruppe A (Studiengruppe): Die rechte Seite des Unterkiefers erhielt nach der Extraktion des dritten Prämolaren des Unterkiefers Zahnimplantate mit biphasischem Kalziumphosphat-Knochentransplantat gemischt mit Hyaluronsäure. Gruppe B (Kontrollgruppe): Die linke Seite des Unterkiefers erhielt nach der Extraktion des dritten Prämolaren des Unterkiefers nur Zahnimplantate mit biphasischem Kalziumphosphat-Knochentransplantat. Die Hunde wurden nach 2, 4 und 6 Wochen postoperativ getötet. Segmente, die das Implantat und das Knochentransplantat enthielten, wurden zusammen mit dem angrenzenden Knochen entnommen und für die histologische Untersuchung mit Hämatoxylin- und Eosinfärbung sowie Trichromfärbung vorbereitet.
Ergebnisse
Alle Tiere überlebten gut und blieben während des gesamten Versuchsverlaufs aktiv und aufmerksam. Beide Gruppen zeichneten sich durch neue Knochenbildung aus. Der neu gebildete Knochen war in Verbindung mit Gruppe (A) deutlicher zu erkennen.
Schlussfolgerung
HyA beschleunigt den Beginn der Knochenneubildung in Kombination mit BCP zur Knochenaugmentation bei der Behandlung von Knochendefekten.
Zielsetzung
Alveolarer Knochenschwund nach einer Zahnextraktion ist nach wie vor eine Herausforderung für die künftige Implantation von Zähnen. Die Sofortimplantation und die Alveolarerhaltung nach der Extraktion sind zwei Methoden, die zur Vermeidung eines signifikanten Knochenverlustes nach der Extraktion eingesetzt werden. In dieser Studie soll der Nutzen von Hydroxylapatit/Beta-Tricalciumphosphat (HA/BTCP) mit Hyaluronsäure (HyA) für den Erhalt der Alveolen untersucht werden.
Methodik
Zweiunddreißig weißen Kaninchen aus Neuseeland wurde der untere linke Schneidezahn entfernt. Die Kaninchen wurden zu gleichen Teilen in drei Gruppen aufgeteilt. Die extrahierten Alveolen (n = 12/Gruppe) wurden gefüllt mit: HA/BTCP, HA/BTCP + HyA und Blutgerinnsel (Kontrolle). Alle Kaninchen wurden für die histologische und histomorphometrische Auswertung nach 4- und 8-wöchiger Einheilungszeit getötet. .
Ergebnisse
Die Ergebnisse zeigten, dass alle in dieser Studie untersuchten Stellen Anzeichen für eine Knochenneubildung aufwiesen. Es wurde ein statistisch signifikanter Unterschied in der Menge der Knochenneubildung zwischen den Stellen festgestellt, die im Durchschnitt nur 8 Tage lang geheilt waren. Die Ergebnisse zeigen, dass nach 8 Wochen postoperativ etwa 78%, 68 % und 63% neuer vitaler Knochen für die mit HA/BTCP +HyA transplantierten Gruppen, HA/BTCP und die Kontrollgruppe gebildet wurde.
Schlussfolgerung
Zusammenfassend zeigen diese Ergebnisse, dass die Verwendung von Hydroxylapatit/Beta-Tricalciumphosphat mit Hyaluronsäure im Vergleich zu Hydroxylapatit/Beta-Tricalciumphosphat allein eine effizientere Osteokonduktion zu bewirken scheint und eine vielversprechende Strategie zur Erhaltung von Alveolen sein könnte.
Zielsetzung
In dieser Studie wurden die Auswirkungen von Hyaluronsäure (HyA) auf die Knochenreparatur in menschlichen Zahnhöhlen untersucht.
Methodik
Zweiunddreißig untere erste Prämolaren wurden bei 16 Patienten (2 pro Patient) aus kieferorthopädischen Gründen extrahiert. Nach der Extraktion wurde eine Alveole nach dem Zufallsprinzip mit 1% HyA-Gel gefüllt, während die andere sich auf natürliche Weise mit Blutgerinnsel füllen durfte. 30 und 90 Tage nach der Operation wurden die Patienten einer Kegelstrahl-Computertomographie unterzogen. Von jedem Schaft wurden fünf zentrale orthoradiale Schichten aufgenommen. Auf jedem Bild wurde die Grauintensität gemessen, und die Ergebnisse wurden als mittlerer Prozentsatz der Knochenbildung angegeben. Die Breite des bukkolingualen Alveolarkamms wurde gemessen, und die Dimensionsänderungen wurden zwischen den postoperativen Intervallen verglichen. Das Muster des alveolären trabekulären Knochens wurde anhand der fraktalen Dimension bewertet.
Ergebnisse
Die behandelten Sockets wiesen im Vergleich zu den Kontrollgruppen (48,97% bzw. 1,074) in der 30-tägigen postoperativen Periode einen höheren Prozentsatz an Knochenbildung und höhere Werte der fraktalen Dimension auf (p 0,05).
Schlussfolgerung
Die Verwendung von 1%-Hyaluronsäure-Gel nach einer Zahnextraktion beschleunigt den Knochenaufbau in menschlichen Zahnhöhlen.
Hintergrund
Frühere Studien zur Kieferkammerhaltung, die sich auf frische Extraktionsalveolen unter Verwendung von Transplantatmaterialien für Kieferkammerhaltungsverfahren konzentrierten, berichteten über eine Verzögerung in den Phasen der Gewebemodellierung und des Remodellings. Ziel dieser Studie ist es, die Wirkung von Hyaluronsäure (HyA) auf die Heilung infizierter Extraktionsalveolen zu untersuchen.
Methodik
In dieser Studie wurden sechs Beagle-Hunde verwendet. Beide dritten Prämolaren des Unterkiefers wurden hemiseziert und die distalen Wurzeln extrahiert. Anschließend wurden parodontale und endodontische Läsionen an der verbleibenden mesialen Wurzel induziert. Nach Kommunikation der parodontalen Läsion wurde nach 4 Monaten eine endodontische periapikale Läsion beobachtet, und die mesialen Wurzeln der rechten und linken Seite wurden extrahiert. Der Testgruppe wurde HyA in die Alveole appliziert, während die andere Gruppe (Kontrollgruppe) keine Behandlung erhielt. Drei Monate nach der Extraktion der mesialen Wurzeln wurden die Hunde geopfert und histologisch untersucht.
Ergebnisse
Die Sockets waren in der Kontrollgruppe mit mineralisiertem Knochen (47,80% ± 6,60%) und Knochenmark (50,47% ± 6,38%) gefüllt, während die entsprechenden Werte in der Testgruppe 63,29% ± 9,78% bzw. 34,73% ± 8,97% betrugen. Es bestand ein statistisch signifikanter Unterschied zwischen den Gruppen. In der Testgruppe wurden in den mittleren und apikalen Teilen der Sockets Umkehrlinien und eine reichliche Ansammlung von Osteoblasten beobachtet.
Schlussfolgerung
Eine infizierte Alveole zeigt eine verzögerte Heilung der Alveolenwunde, und Hyaluronsäure (HyA) kann aufgrund ihrer osteoinduktiven, bakteriostatischen und entzündungshemmenden Eigenschaften die Knochenbildung verbessern und die Wundheilung in infizierten Alveolen beschleunigen.
Zielsetzung
Untersuchung der In-vitro-Biokinetik von Hyaluronsäure (HA) aus einer Kollagenmembran (CM) und Bewertung der In-vivo-Wirkung des Eintauchens der CM in HA-Lösung auf ihren Abbau unter Streptozotocin (STZ)-induzierten Diabetes-Bedingungen in einem subkutanen Rattencalvaria-Modell.
Hintergrund
Der CM-Abbau ist bei unkontrollierten diabetischen Ratten beschleunigt. Es wird vermutet, dass das Eintauchen von CM in HA die Resorptionsrate verringern kann, ohne die Gewebsintegration und den Strukturabbau zu beeinträchtigen. Es ist jedoch nicht bekannt, inwieweit der CM-Abbau durch das Eintauchen in HA-Lösung unter Bedingungen beeinflusst wird, die eine medizinisch gefährdete Situation mit einem erhöhten Entzündungsniveau wie Diabetes nachahmen.
Methodik
CMs wurden in vernetztem HA getränkt. Die Proteinadsorption und die HA-Freisetzung wurden mittels ELISA quantifiziert. Bei sechzehn Ratten wurde Diabetes induziert, während 16 gesunde Ratten als Kontrolle dienten. CM wurde vorbereitet und vor der Implantation mit Biotin markiert. Siebzehn CM wurden in HA und 17 CM in PBS getaucht. Jedem Tier wurde eine Test- oder eine Kontrollscheibe implantiert. Um den Kollagengehalt zu vergleichen, wurden zwei ähnliche, nicht implantierte CM als Ausgangswert verwendet. Vierzehn Tage nach der Operation wurden zweiunddreißig Tiere geopfert. Die gesamte Calvaria, einschließlich der darüber liegenden Haut, wurde chemisch fixiert, entkalkt und in Paraffin eingebettet. Fünf μm dicke Schnitte wurden histologisch und histomorphometrisch mit H&E und Avidin-Peroxidase-Färbung analysiert.
Ergebnisse
Die In-vitro-Ergebnisse zeigten, dass das CM etwa 80% des gesamten HA-Gehalts adsorbierte. Nach 10 Tagen befanden sich noch 36,3% des ursprünglichen HA auf der CM. Die In-vivo-Ergebnisse zeigten, dass Diabetes die Dicke der CM signifikant reduzierte, während HA eine signifikante Wirkung auf die Beibehaltung der Membrandicke hatte. HA erhöhte den Restkollagengehalt in der diabetischen Gruppe (P < 0,0001), während in der gesunden Gruppe kein solcher Effekt beobachtet wurde.
Schlussfolgerung
Das Eintauchen von CM in HA vor der Implantation verzögert den Membranabbau bei unkontrollierten diabetischen Ratten im Vergleich zu normoglykämischen Ratten.
Zielsetzung
Untersuchung der In-vitro-Biokinetik von Hyaluronsäure (HA) aus einer Kollagenmembran (CM) und Bewertung der In-vivo-Wirkung des Eintauchens der CM in HA-Lösung auf ihren Abbau unter Streptozotocin (STZ)-induzierten Diabetes-Bedingungen in einem subkutanen Rattencalvaria-Modell.
Hintergrund
Der CM-Abbau ist bei unkontrollierten diabetischen Ratten beschleunigt. Es wird vermutet, dass das Eintauchen von CM in HA die Resorptionsrate verringern kann, ohne die Gewebsintegration und den Strukturabbau zu beeinträchtigen. Es ist jedoch nicht bekannt, inwieweit der CM-Abbau durch das Eintauchen in HA-Lösung unter Bedingungen beeinflusst wird, die eine medizinisch gefährdete Situation mit einem erhöhten Entzündungsniveau wie Diabetes nachahmen.
Methodik
CMs wurden in vernetztem HA getränkt. Die Proteinadsorption und die HA-Freisetzung wurden mittels ELISA quantifiziert. Bei sechzehn Ratten wurde Diabetes induziert, während 16 gesunde Ratten als Kontrolle dienten. CM wurde vorbereitet und vor der Implantation mit Biotin markiert. Siebzehn CM wurden in HA und 17 CM in PBS getaucht. Jedem Tier wurde eine Test- oder eine Kontrollscheibe implantiert. Um den Kollagengehalt zu vergleichen, wurden zwei ähnliche, nicht implantierte CM als Ausgangswert verwendet. Vierzehn Tage nach der Operation wurden zweiunddreißig Tiere geopfert. Die gesamte Calvaria, einschließlich der darüber liegenden Haut, wurde chemisch fixiert, entkalkt und in Paraffin eingebettet. Fünf μm dicke Schnitte wurden histologisch und histomorphometrisch mit H&E und Avidin-Peroxidase-Färbung analysiert.
Ergebnisse
Die In-vitro-Ergebnisse zeigten, dass das CM etwa 80% des gesamten HA-Gehalts adsorbierte. Nach 10 Tagen befanden sich noch 36,3% des ursprünglichen HA auf dem CM. Die In-vivo-Ergebnisse zeigten, dass Diabetes reduzierte die Dicke der CM signifikant, während HA eine signifikante Wirkung auf die Beibehaltung der Membrandicke hatte. HA erhöhte den Restkollagengehalt in der diabetischen Gruppe (P < 0,0001), während in der gesunden Gruppe kein solcher Effekt beobachtet wurde.
Schlussfolgerung
Das Eintauchen von CM in HA vor der Implantation verzögert den Membranabbau bei unkontrollierten diabetischen Ratten im Vergleich zu normoglykämischen Ratten.
Zweck
Klinische und röntgenologische Untersuchung der Ergebnisse einer Mischung aus demineralisiertem bovinen Knochenmaterial (DBBM) und vernetzter Hyaluronsäure bei der Erhaltung des Alveolarkamms 4 Monate postoperativ.
Material und Methoden
Sieben Patienten mit bilateralen hoffnungslosen Zähnen (14 Zähne) wurden in die Studie aufgenommen. Die Teststelle enthielt demineralisiertes bovines Knochenmaterial (DBBM) gemischt mit vernetzter Hyaluronsäure (xHyA), während die Kontrollstelle nur DBBM enthielt. Vier Monate postoperativ vor der Implantation wurde ein Cone-Beam-Computertomographie-Scan (CBCT) aufgezeichnet und mit dem ersten Scan verglichen, um die volumetrische und lineare Knochenresorption zu beurteilen, die an beiden Stellen auftrat. Klinisch wurden die Stellen erfasst, die in der Phase der Implantation eine weitere Knochentransplantation benötigten. Die Unterschiede in der volumetrischen und linearen Knochenresorption zwischen beiden Gruppen wurden mit dem Wilcoxon Signed Rank Test bewertet. Der McNemar-Test wurde auch verwendet, um den Unterschied zwischen den beiden Gruppen hinsichtlich des Bedarfs an Knochentransplantaten zu bewerten.
Ergebnisse
Die volumetrische und lineare Resorption zwischen dem Ausgangswert und 4 Monate postoperativ wurde für jede Stelle ermittelt. Die mittlere volumetrische und lineare Knochenresorption betrug 36,56 ± 1,69%, 1,42 ± 0,16 mm bei den Kontrollstellen und 26,96 ± 1,83%; 0,73 ± 0,052 mm bei den Teststellen. Die Werte waren bei den Kontrollstellen signifikant höher (P=0,018). Hinsichtlich des Bedarfs an Knochentransplantaten wurden keine signifikanten Unterschiede zwischen den beiden Gruppen festgestellt.
Schlussfolgerung
Vernetzte Hyaluronsäure (xHyA) scheint die postextraktive alveoläre Knochenresorption zu begrenzen, wenn sie mit DBBM gemischt wird.
Hintergrund
Ziel dieser Studie war es, die Auswirkungen von vernetzter Hyaluronsäure auf osteoblastenähnliche Zellen zu untersuchen, die auf zwei Kollagensubstraten, einer nativen Schweineperikardmembran (Substrat A) und ribosevernetzten Kollagenmembranen (Substrat B), in einem Air-Lift-Modell ausgesät wurden.
Verfahren
Die Substrate A oder B, die mit drei Hyaluronsäurekonzentrationen gesättigt waren, dienten als Membranen für die darauf ausgesäten SAOS-2-Zellen. Die Kultivierung erfolgte für 7 und 14 Tage im Air-Lift-Modell. Bei den Kontrollen wurden dieselben Substrate ohne Hyaluronsäure-Vorbehandlung verwendet. Die Zellen wurden geerntet, und vier (Runx2, BGLAP, IBSP, Cx43) verschiedene osteogene Differenzierungsmarker wurden mittels qPCR untersucht. Die Ergebnisse der dreifachen Versuche wurden statistisch ausgewertet (ANOVA, t-Test; SPSS).
Ergebnis
Eine ergänzende histologische Analyse bestätigte die Vitalität der Zellen. Nach sieben Tagen waren nur wenige Marker auf beiden Substraten überexprimiert. Nach 14 Tagen wurden die Zielgene auf Substrat A stark exprimiert. Das gleiche Substrat, das mit 1:100 verdünntem xHyA behandelt wurde, wies statistisch signifikante Unterschiede im Expressionsniveau gegenüber Substrat B auf (p = 0,032). Zeit (p = 0,0001), Versuchsbedingungen in Abhängigkeit von der Zeit (p = 0,022) und Substrat (p = 0,028) waren statistisch signifikante Faktoren. Die histologische Bildgebung zeigte Vitalität und sichtbare Zellkerne.
Schlussfolgerung
Wir kommen zu dem Schluss, dass die Wirkung von Hyaluronsäure zu einem höheren Expressionsprofil von SAOS-2-Zellen auf Substrat A im Vergleich zu Substrat B in einer Air-Lift-Kultur nach zwei Wochen führte.