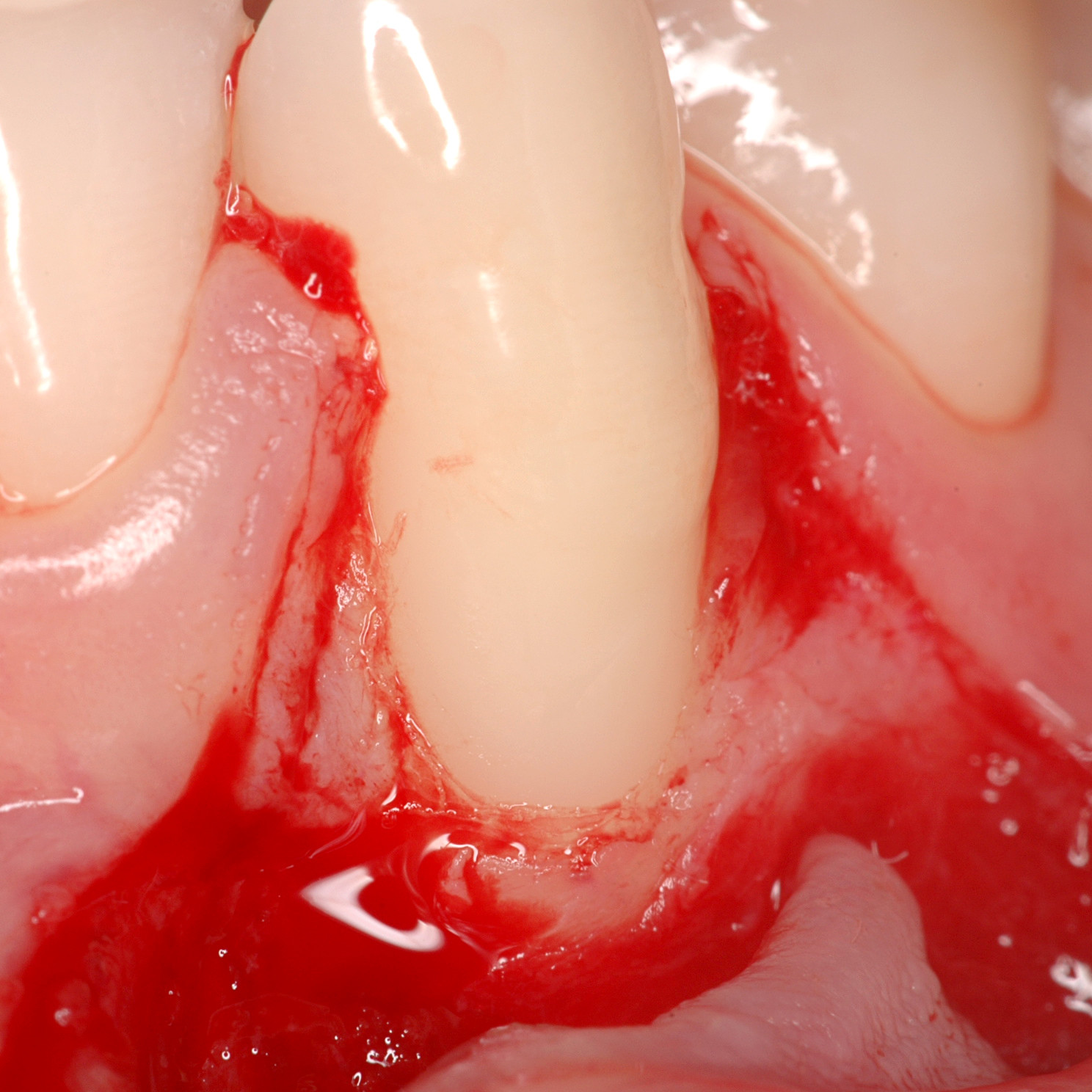
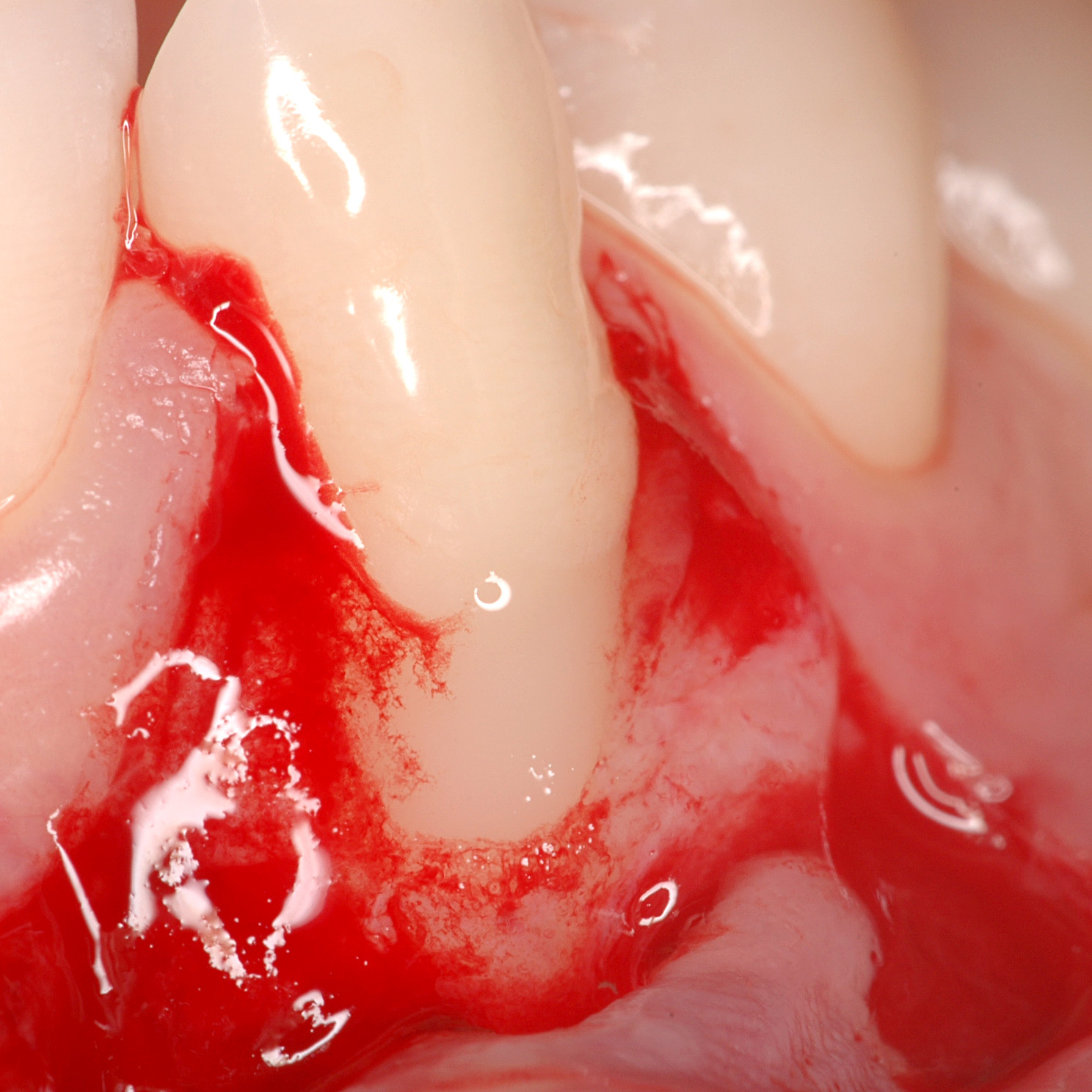
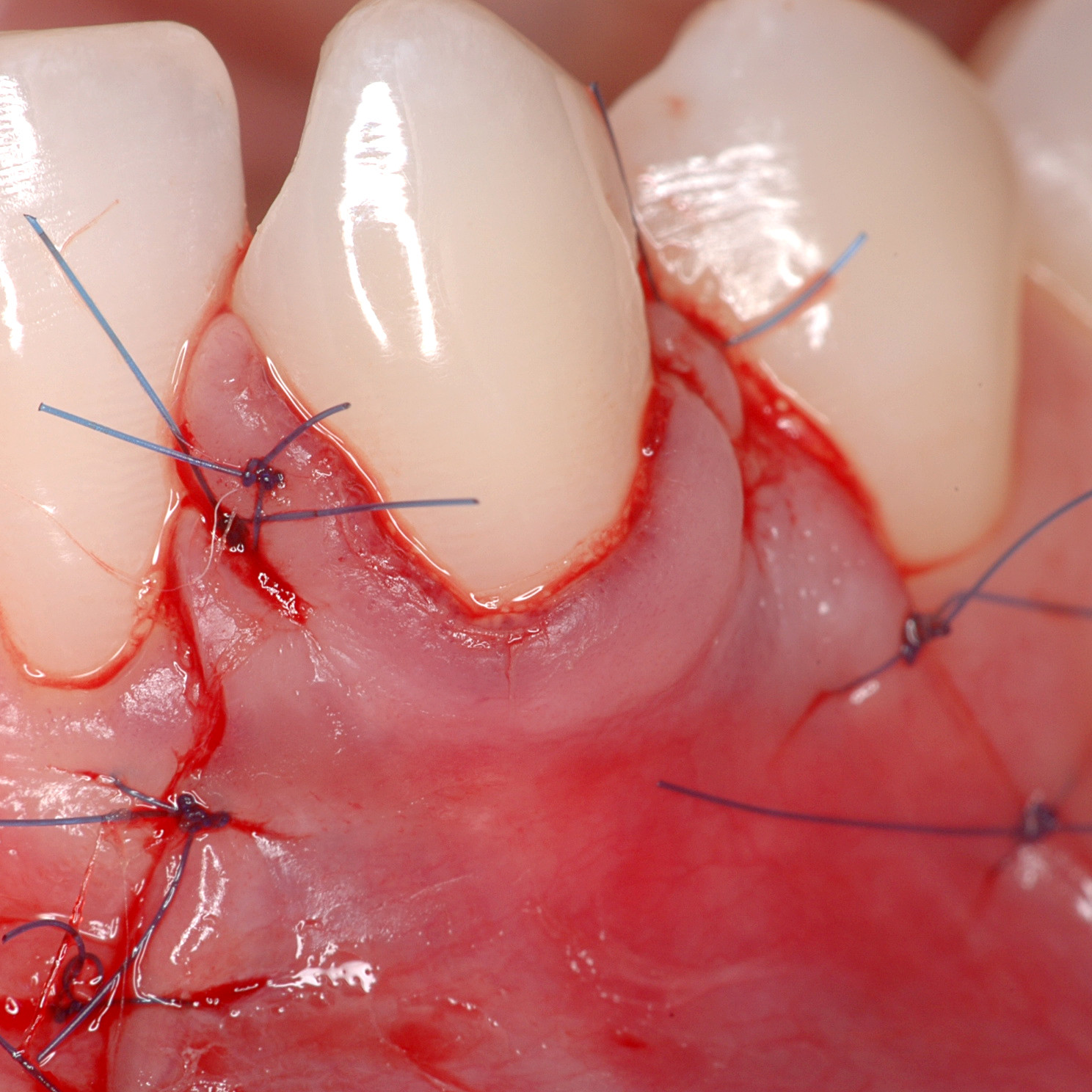
WEICHGEWEBEREGENERATION
STÄRKUNG DER REGENERATIONSFÄHIGKEIT
Unser Fokus bei REGEDENT liegt darauf, Lösungen anzubieten, die die Ursache der parodontalen und periimplantären Infektion (Biofilm) bekämpfen und die Regeneration der gereinigten und desinfizierten Stelle für eine langfristige Gesundheit des Gewebes sicherstellen. Unsere regenerativen Lösungen versetzen die Biologie in die Lage, die komplexe faserige Struktur um die Zähne (Zement, PDL, Alveolarknochen) oder um die Implantate herum wieder aufzubauen und gleichzeitig die Beschwerden des Patienten zu minimieren.
WEICHGEWEBEREGENERATION: PARODONTOLOGIE VS IMPLANTOLOGIE
Basierend auf dem Verständnis der zugrundeliegenden Mechanismen der Zahnentwicklung und der biologischen Prozesse der Heilung und Reparatur verfolgt die regenerative Zahnmedizin den Ansatz das Heilungspotenzial des Zahngewebes zu nutzen [1]. Um das Implantat herum ist das epitheliale Attachment dem des Zahns sehr ähnlich, da es beispielsweise die Fähigkeit besitzt, an bioinerten Materialien wie Titan zu haften [2, 3, 4].
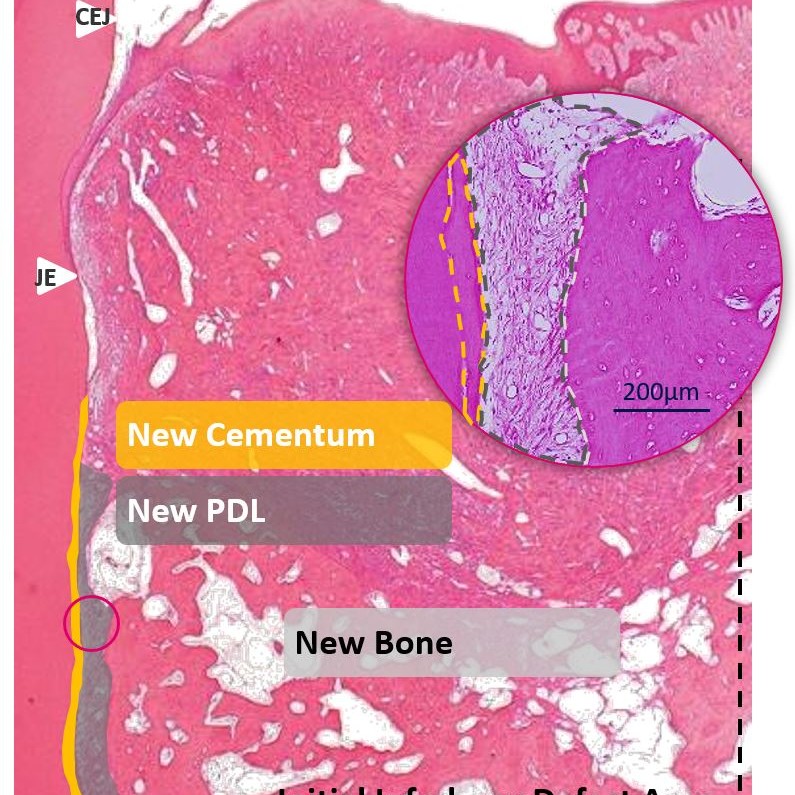
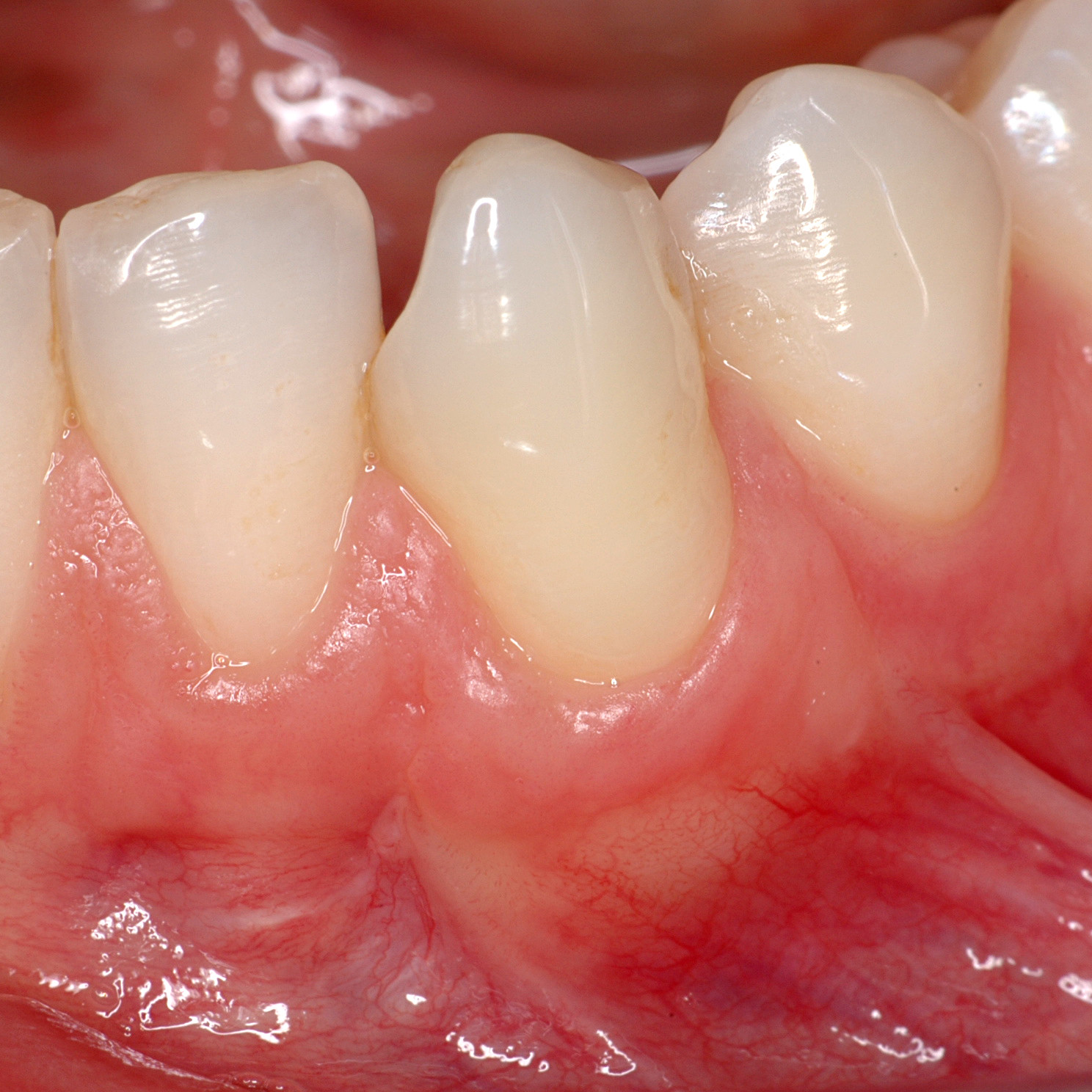
Der große Unterschied zwischen periimplantärem und parodontalem Weichgewebe besteht in der Ausrichtung der Kollagenfasern des Bindegewebsattachments. Im Parodontium sind die PDL-Zellen orthogonal zur Zahnwurzel angeordnet. Im Gegensatz dazu verlaufen sie im periimplantären Gewebe parallel und weisen aufgrund des fehlenden Desmodonts eine geringere Vaskularisierung auf. In der Umgebung von Zähnen stammt die Vaskularisierung aus dem Periost und den kortikalen Gefäßen [5]. Der Zahnhalteapparat besteht aus der Gingiva, dem darunter liegenden Bindegewebe, dem Zement, dem Alveolarknochen und dem parodontalen Ligament zwischen Zement und Alveolarknochen.
PARODONTALE REGENERATION
Parodontalerkrankungen treten in der erwachsenen Bevölkerung weltweit mit Prävalenzraten von etwa 50% häufig auf [6]. Sie sind durch irreversible Schäden an den zahntragenden Geweben, einschließlich des Alveolarknochens, des parodontalen Ligaments (PDL) und des Zements, gekennzeichnet [7]. Die traditionelle Therapie besteht darin, die pathogenen Biofilme zu entfernen und die Entzündung zu unterdrücken, um einen weiteren Abbau des parodontalen Gewebes zu verhindern [8]. Eine schlecht kontrollierte Parodontalerkrankung führt zu infraalveolären Defekten, Furkation und möglicherweise zu Zahnverlust [9]. Die Regeneration der PDL ist eine wesentliche Voraussetzung für die parodontale Regeneration. Die regenerierten, hoch organisierten Kollagenfasern spielen ihre funktionelle Rolle für die Zahngesundheit [10].
REGENERATION IN DER IMPLANTOLOGIE
In der Implantologie spielt die periimplantäre Weichgewebeschnittstelle eine wichtige Rolle für den Langzeiterfolg von implantatgetragenen Versorgungen [12]. Zahnimplantate profitieren nicht von den Gefäßen des parodontalen Ligaments und daher ist das umgebende Gewebe im Vergleich zu natürlichen Zähnen nur begrenzt durchblutet [13,14]. Die Kontrolle und Vorbeugung periimplantärer Erkrankungen begrenzt das Risiko einer Weichgeweberezession, die zu Mukositis oder sogar Periimplantitis führen kann.
DIE ZEHN ANZEICHEN FÜR EINE ERFOLGREICHE WEICHGEWEBEREGENERATION
- Benutzerfreundliches, kostengünstiges, vorhersehbares Behandlungsprotokoll
- Schnelle Stabilisierung von Blutgerinnseln
- Verwendung von biokompatiblem Material
- Minimierung des Entzündungsprozesses (Schwellungen, Unbehagen)
- Schnelle Angiogenese
- Unauffällige Wundheilung
- Narbenlose Effekte für bessere Ästhetik
- Vermeidung von Infektionsrückfällen
- Stabiles Gewebe und Knochenniveau
- Zufriedenheit von Patienten und Klinikern
UNSER BIO-AKTIVATOR ZUR WEICHGEWEBEREGENERATION
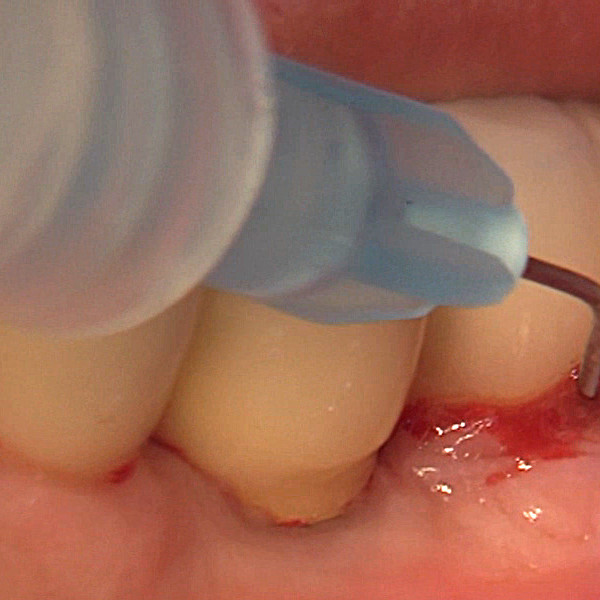
Hyadent BG ist so konzipiert, dass es die Regeneration unterstützt [1,2] und gleichzeitig anwenderfreundlich ist. Das Gel kann auf jede Zahnoberfläche aufgetragen werden, ohne dass vorbereitete und/oder getrocknete Oberflächen erforderlich sind [3].
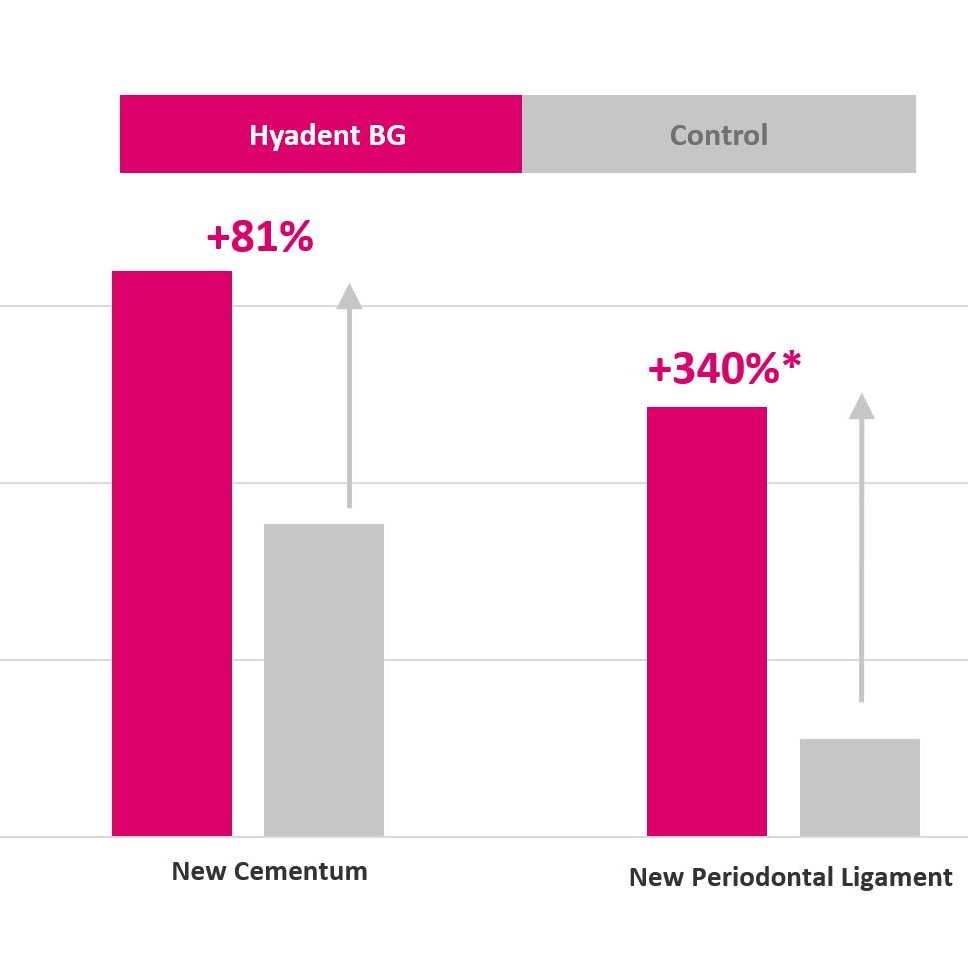
Hyadent BG trägt zur Stabilisierung des Blutgerinnsels bei. Seine Hyaluronsäure zieht die natürlich im Blut vorhandenen Wachstumsfaktoren an und fördert die Vaskularisierung. Es wurde gezeigt, dass Hyadent BG eine signifikante Wirkung auf die Proliferation von Zement, parodontalem Ligament (PDL) und Alveolarknochen hat [4-6].
Die Quervernetzung der Hyaluronsäure verlängert ihre positive Wirkung auf die Zellproliferation und erhält die Stammzellen, während ihr hohes Molekulargewicht den Entzündungsprozess koordiniert (weniger Schwellungen, Beschwerden) [7-10].
Während des Heilungsprozesses von Weichgewebe trägt die bakteriostatische Eigenschaft von Hyadent BG dazu bei, die Vorhersagbarkeit der Gesamtbehandlung zu verbessern [11-12]. Die Beschleunigung des Wundverschlusses bietet einen Vorteil für gesunde oder gefährdete Patienten [9,11].
Da Hyadent BG nicht nur die ästhetische, sondern auch die funktionelle Struktur um den Zahn herum wiederherstellt, wird davon ausgegangen, dass es eher regeneriert als repariert [1,2,11,13].
Weitere Informationen über die Regeneration von Hartgewebe finden Sie unter Mehr lesen.
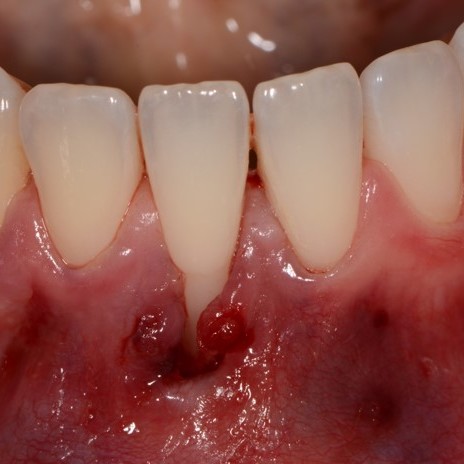
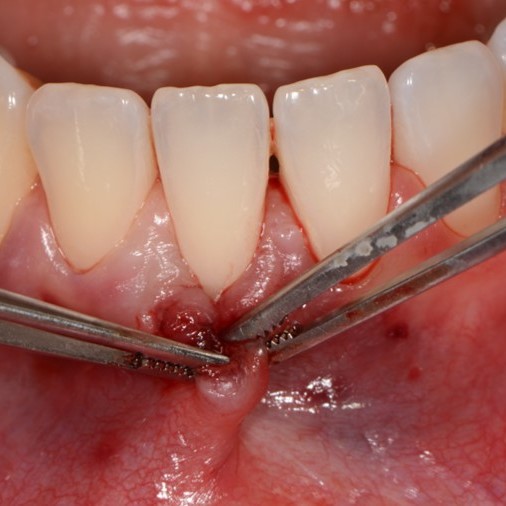
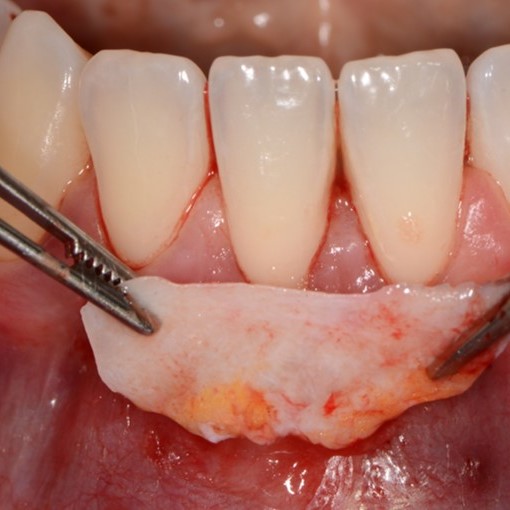
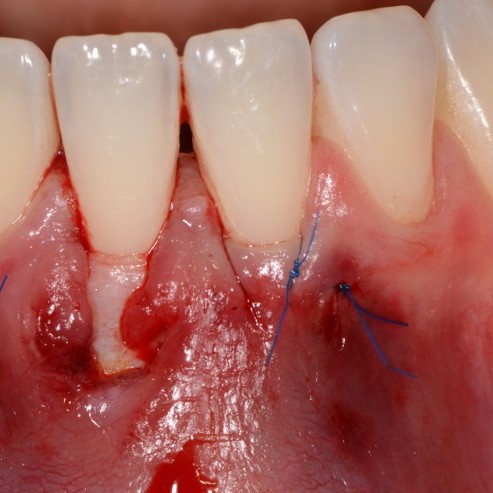
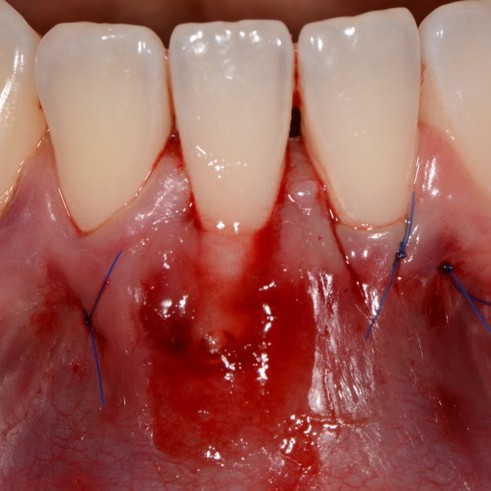
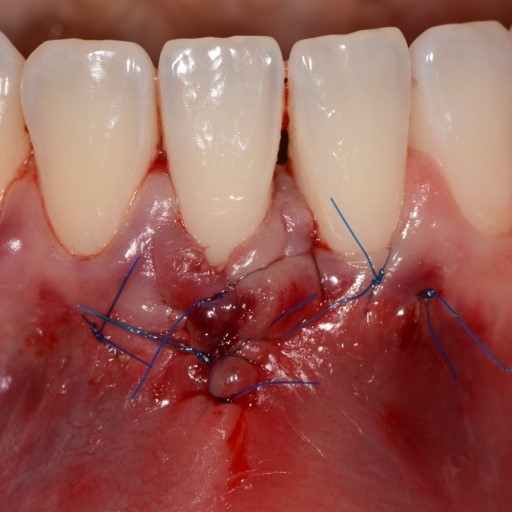
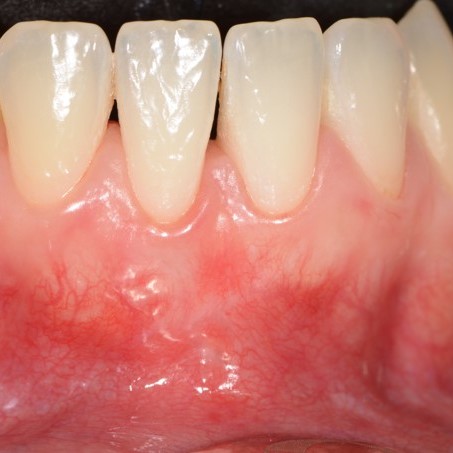
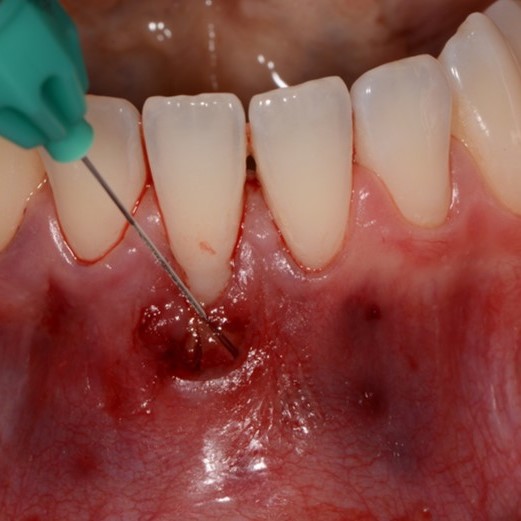
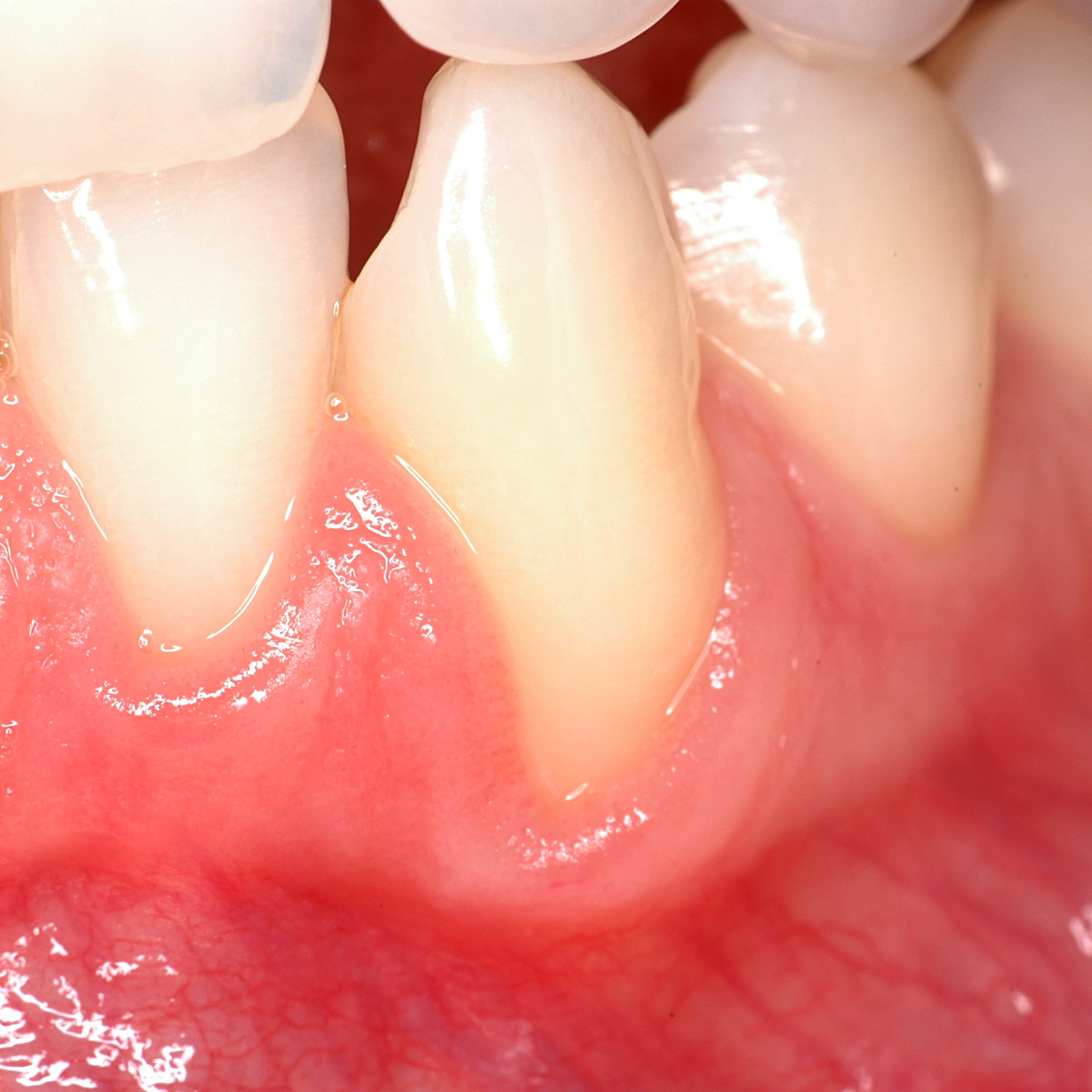
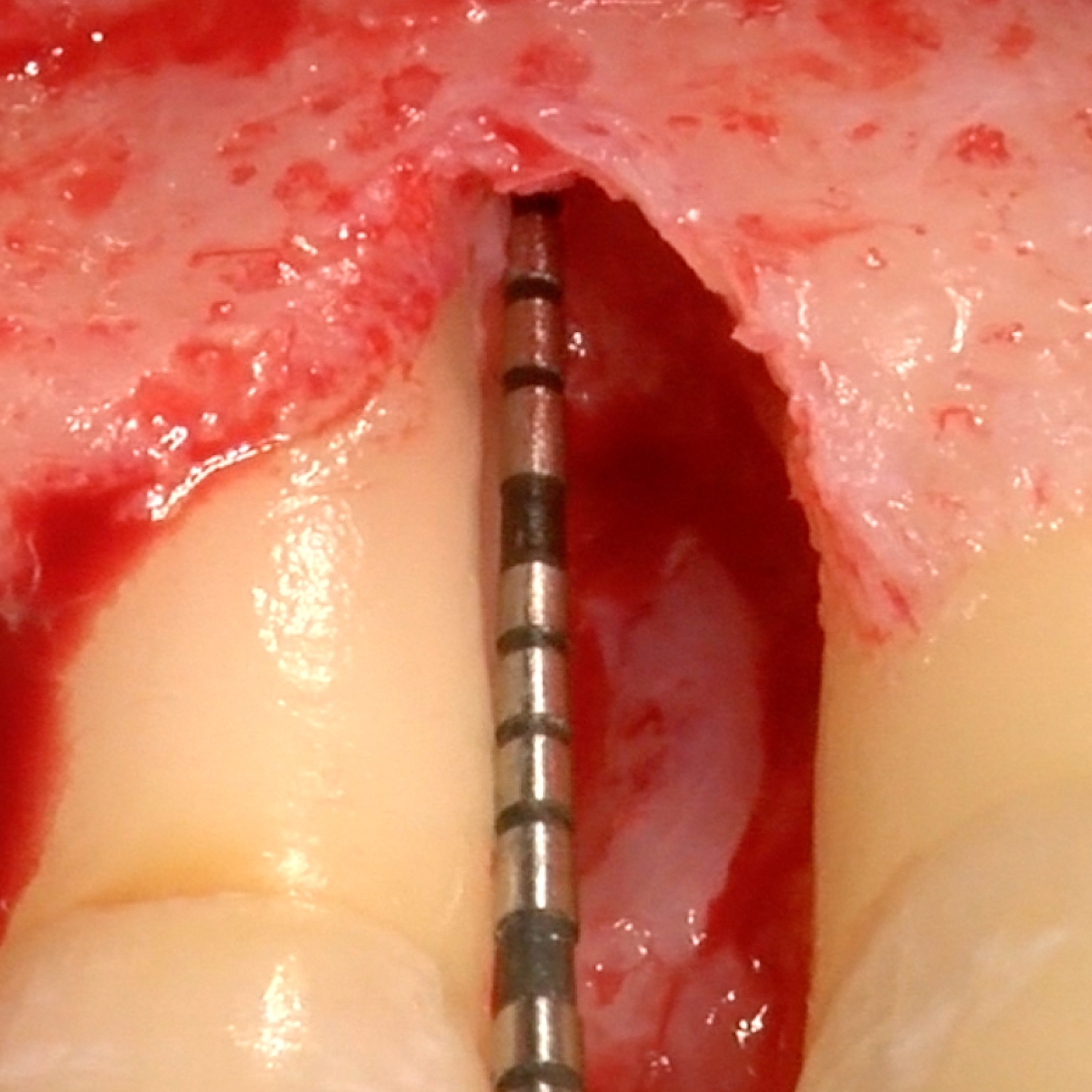
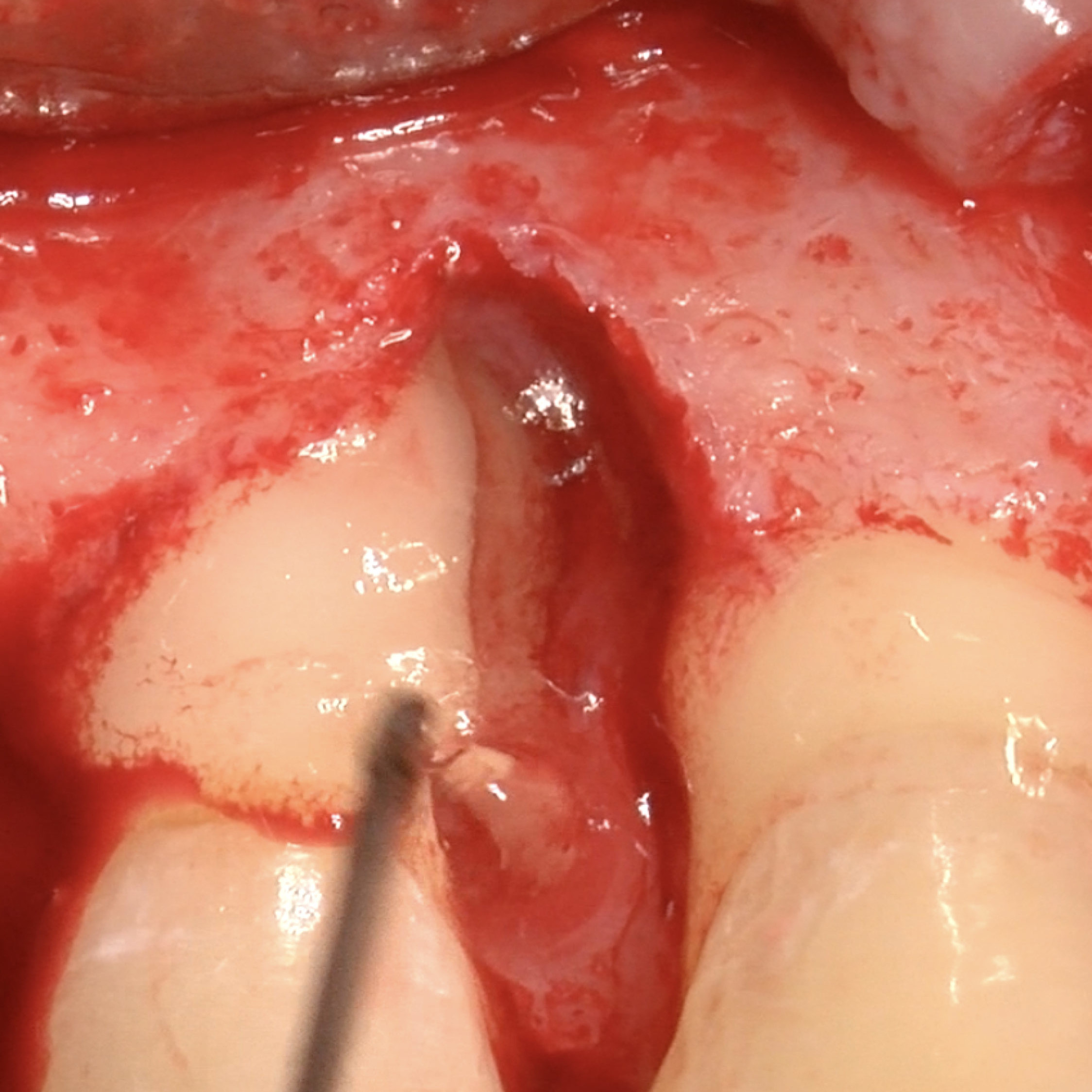
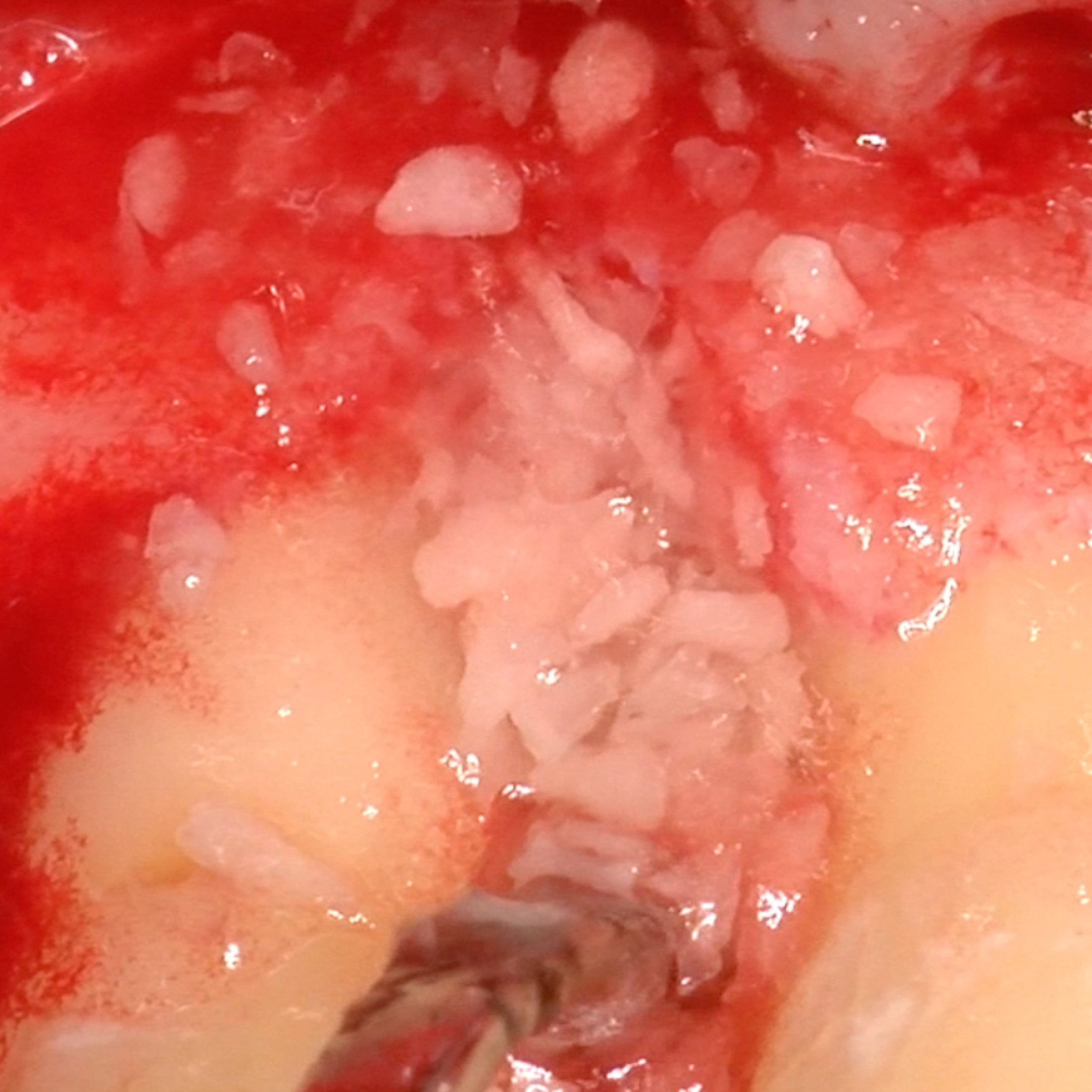
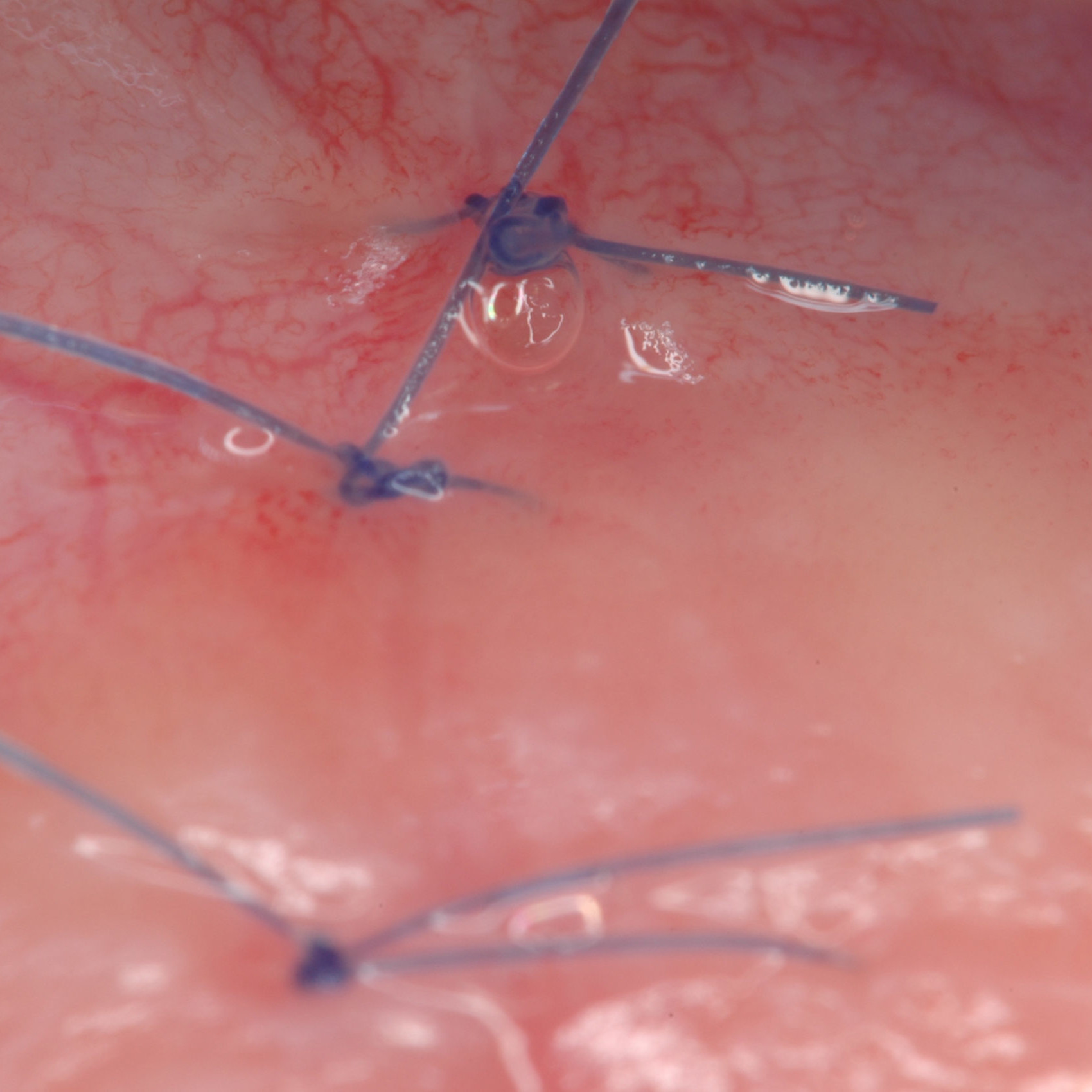
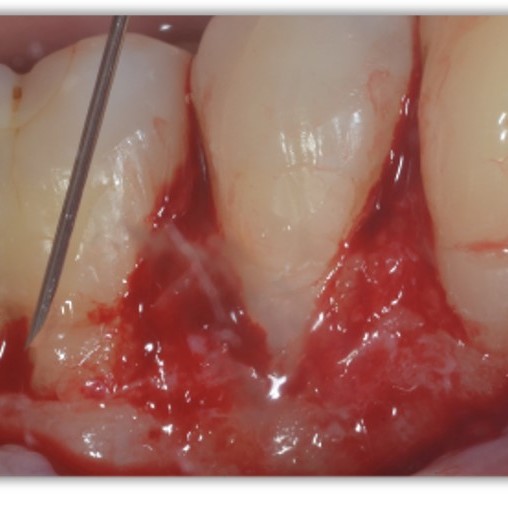
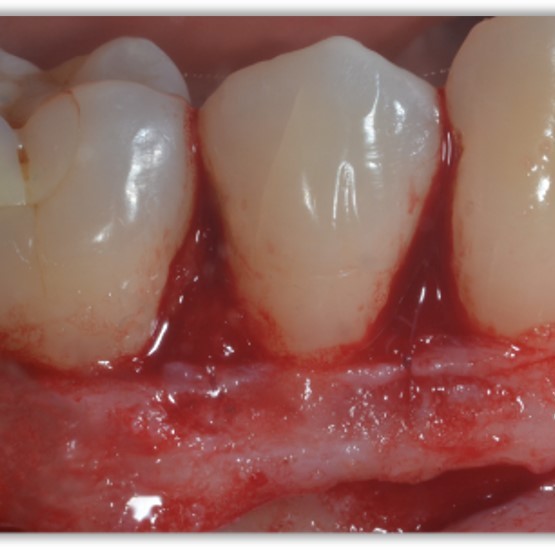
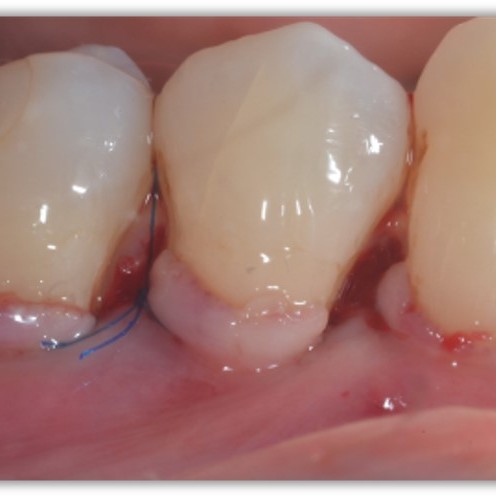
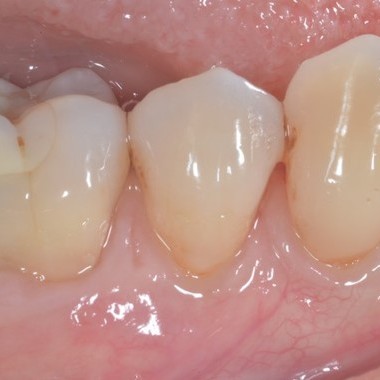
FALLBERICHTE: WEICHGEWEBEREGENERATION BEI ZAHNFLEISCHRÜCKGANG
Tiefe Miller-Rezession der Klasse II, behandelt von Prof. Anton Sculean mit einem modifizierten koronalen Tunnel einschließlich eines Bindegewebstransplantats mit Hyadent BG
Koronal vorgeschobener Lappen einer Zahnfleischrezession, behandelt von Prof. Andrea Pilloni
FALLBERICHT: WEICHTEILREGENERATION BEI MUKOSITIS
Mukositis-Behandlung durch Dr. Marisa Roncati mit dem Clean & Seal Behandlungskonzept
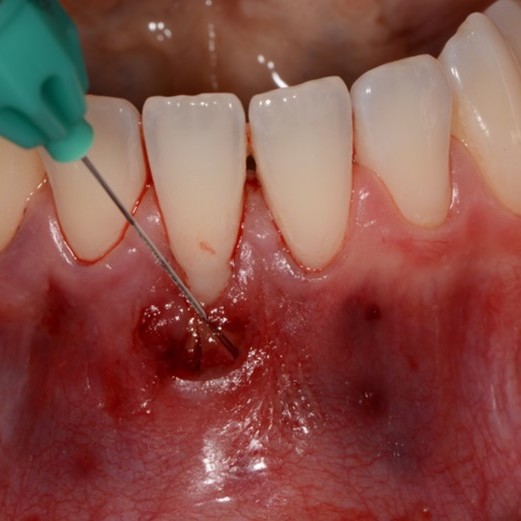
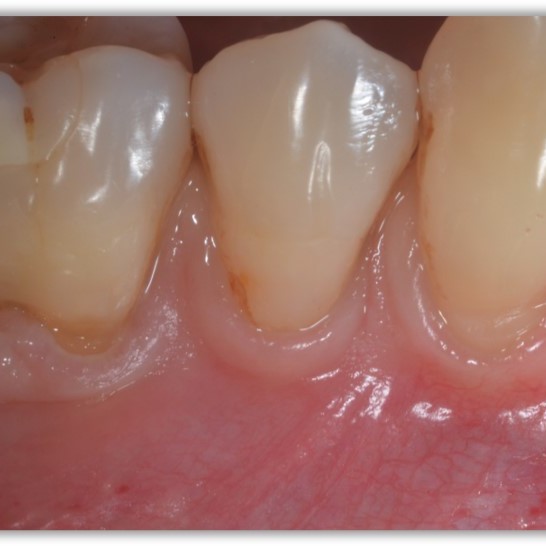
FALLBERICHT: WEICHGEWEBEREGENERATION BEI INTRAOSSÄREN DEFEKTEN
Enger infraalveolärer Defekt, behandelt von Prof. Andrea Pilloni
FALLBERICHT: WEICHGEWEBEREGENERATION BEI FURKATIONEN
Multiple Unterkieferrezession (RT1) mit Furkation, behandelt von Dr. Sofia Aroca
WISSENSCHAFTLICHE LITERATUR & KLINISCHE STUDIEN
- Longaker T et al. 'Studies in Fetal Wound Healing: V. Eine verlängerte Anwesenheit von Hyaluronsäure charakterisiert die fötale Wundheilung' Ann. Surg. 1991; April:292-296.
- Mast BA et al. 'Hyaluronic Acid Modulates Proliferation, Collagen and Protein Synthesis of Cultured Fetal Fibroblast' Matrix, 1993;13:441-446).
- Pilloni A, Rojas M A, Marini L, Paola Russo, Sculean A, Iacono R. Heilung von intraossären Defekten nach regenerativer Chirurgie mittels Single-Flap-Ansatz in Verbindung mit Hyaluronsäure oder einem Schmelzmatrix-Derivat: eine randomisierte, kontrollierte klinische Studie über 24 Monate. Clin Oral Invest https://doi.org/10.1007/s00784-021-03822-x
- Fujioka-Kobayashi M, Müller H, Mueller A, Lussi A, Sculean A, Schmidlin PR, Miron RJ 'In vitro effects of hyaluronic acid on human periodontal ligament cells' BMC Oral Health (2017) 17:44 DOI 10.1186/s12903-017-0341-1
- Shirakata, Y., Imafuji, T., Nakamura T., Kawakami, Y., Shinohara, Y., Noguchi K., Pilloni, A., Sculean, A.. Parodontale Wundheilung/Regeneration doppelwandiger intraossärer Defekte nach rekonstruktiver Chirurgie mit vernetztem Hyaluronsäure-Gel mit oder ohne Kollagenmatrix: eine präklinische Studie an Hunden. Eine experimentelle Studie an Hunden. Quintessenz Int 2021;52:2-10
- Shirakata Y, Nakamura T, Kawakami Y, et al. Heilung von bukkalen Gingivarezessionen nach Behandlung mit einem koronal vorgeschobenen Lappen allein oder in Kombination mit einem vernetzten Hyaluronsäure-Gel. Eine experimentelle Studie an Hunden. Zeitschrift für klinische Parodontologie. 2021 Jan. DOI: 10.1111/jcpe.13433.
- Bayoum, A., Nadershah, M., Albandar, A., Alsulaimani, B.S., Sankour, I., Gadi, L., Osama, O.A., Tayeb, R., Quqandi, R., Dabroom, W., & Merdad, Y. (2018). The Effect of Cross-Linked Hyaluronic Acid in Surgical Extraction of Impacted Mandibular Third Molars. International Journal of Dentistry and Oral Health, 4.
- Aya KL, Stern R. Hyaluronan in der Wundheilung: Die Wiederentdeckung eines wichtigen Akteurs. Wound Repair Regen. 2014;22(5):579-593. doi:10.1111/wrr.12214
- Kim JJ, Song HY, Ben Amara H, Kyung-Rim K, Koo KT. Hyaluronsäure verbessert die Knochenbildung in Extraktionsalveolen mit chronischer Pathologie: Eine Pilotstudie an Hunden. J Periodontol. 2016;87(7):790-795. doi:10.1902/jop.2016.150707
- Yıldırım S, Özener HÖ, Doğan B, Kuru B. Effect of topically applied hyaluronic acid on pain and palatal epithelial wound healing: Eine randomisierte, kontrollierte klinische Studie unter Aufsicht eines Prüfers. J Periodontol. 2018;89(1):36-45. doi:10.1902/jop.2017.170105
- Asparuhova M, Kiryak D, Eliezer M, Mihov D, Sculean A. 'Activity of two hyaluronan preparations on primary human oral fibroblasts'. J Periodontal Res 2018 Sep 27. Epub 2018 Sep 27
- Eliezer M, Imber JC, Sculean A, Pandis N, Teich S, 'Hyaluronic acid as adjunctive to non-surgical and surgical periodontal therapy: a systematic review and meta-analysis', Clin O Inv 2019; doi: s00784-019-03012-w)
- Salbach J et al. "Regeneratives Potenzial von Glykosaminoglykanen für Haut und Knochen". J Mol Med 2012;90:625-635.