Rigenerazione dei tessuti molli
EMPOWERING REGENERATION
L'obiettivo di REGEDENT è fornire soluzioni che affrontino la causa dell'infezione parodontale e perimplantare (biofilm) e garantiscano la rigenerazione del sito pulito e disinfettato per assicurare la salute dei tessuti a lungo termine. Le nostre soluzioni rigenerative consentono alla biologia di ricostruire la complessa struttura fibrosa intorno ai denti (cemento, PDL, osso alveolare) o intorno agli impianti, riducendo al minimo il disagio del paziente.
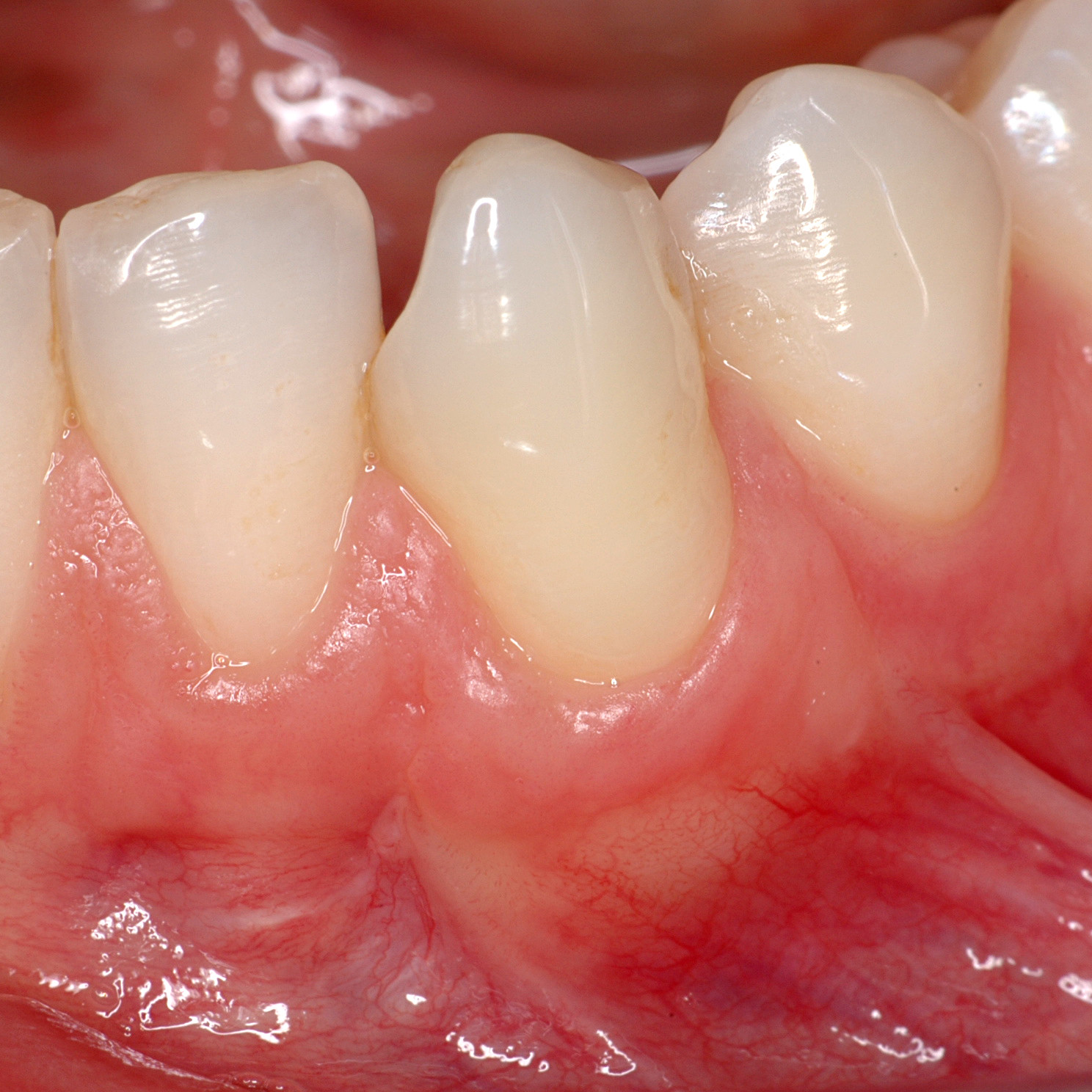
RIGENERAZIONE DEI TESSUTI MOLLI: PARODONTOLOGIA VS IMPLANTOLOGIA
L'odontoiatria rigenerativa ha un approccio basato sulla comprensione dei meccanismi alla base dello sviluppo del dente e dei processi biologici di guarigione e riparazione per sfruttare il potenziale di guarigione dei tessuti dentali [1]. Intorno all'impianto, l'attacco epiteliale è molto simile a quello del dente, avendo, ad esempio, la capacità di aderire a materiali bioinerti come il titanio [2, 3, 4].
La grande differenza tra i tessuti molli perimplantari e parodontali è l'allineamento delle fibre di collagene del tessuto connettivo di attacco. Nel parodonto, le cellule PDL sono organizzate ortogonalmente alla radice del dente. Al contrario, nel tessuto perimplantare, esse corrono parallele e mostrano una minore vascolarizzazione a causa dell'assenza del desmodonto. Intorno ai denti, la vascolarizzazione proviene dal periostio e dai vasi corticali [5]. Il parodonto è composto dalla gengiva, dal tessuto connettivo sottostante, dal cemento, dall'osso alveolare e dal legamento parodontale tra il cemento e l'osso alveolare.
RIGENERAZIONE PARODONTALE
La malattia parodontale è molto diffusa nelle popolazioni adulte di tutto il mondo, con tassi di prevalenza intorno al 50% [6]. È caratterizzata da danni irreversibili ai tessuti di supporto del dente, tra cui l'osso alveolare, il legamento parodontale (PDL) e il cemento [7]. La terapia tradizionale consiste nel rimuovere i biofilm patogeni e sopprimere l'infiammazione per arrestare l'ulteriore degradazione del tessuto parodontale [8]. Una malattia parodontale mal controllata porta a difetti infraossei, alla forcazione e, potenzialmente, alla perdita dei denti [9]. La rigenerazione del PDL è un requisito essenziale per la rigenerazione parodontale. Le fibre di collagene rigenerate, altamente organizzate, svolgono il loro ruolo funzionale per la salute dei denti [10].
RIGENERAZIONE IN IMPLANTOLOGIA
In implantologia, l'interfaccia dei tessuti molli perimplantari svolge un ruolo importante nel successo a lungo termine dei restauri supportati da impianti [12]. Gli impianti dentali non beneficiano della vascolarizzazione del legamento parodontale e quindi il tessuto circostante ha un apporto ematico limitato rispetto ai denti naturali [13,14]. Il controllo e la prevenzione della malattia peri-implantare limitano il rischio di recessione dei tessuti molli, con conseguente mucosite o addirittura peri-implantite.
I DIECI SEGNALI DI SUCCESSO DELLA RIGENERAZIONE DEI TESSUTI MOLLI
- Protocollo di trattamento facile da usare, conveniente e prevedibile
- Stabilizzazione rapida dei coaguli di sangue
- Utilizzo di materiale biocompatibile
- Riduzione al minimo del processo infiammatorio (gonfiore, fastidio)
- Angiogenesi rapida
- Guarigione regolare della ferita
- Effetti senza cicatrici per una migliore estetica
- Evitare le ricadute dell'infezione
- Livello tissutale e osseo stabile
- Soddisfazione dei pazienti e dei medici
IL NOSTRO BIOATTIVATORE PER RIGENERARE I TESSUTI MOLLI
Hyadent BG è stato progettato per supportare la rigenerazione [1,2], pur essendo di facile utilizzo. Infatti, il gel può essere applicato su qualsiasi superficie dentale, senza alcun requisito di superfici preparate e/o essiccate [3].
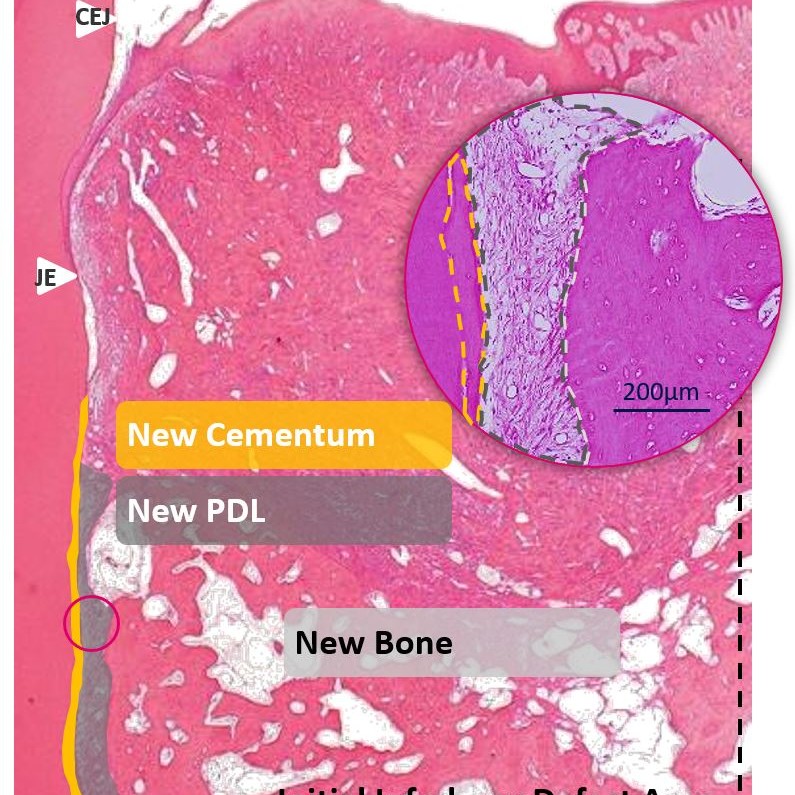
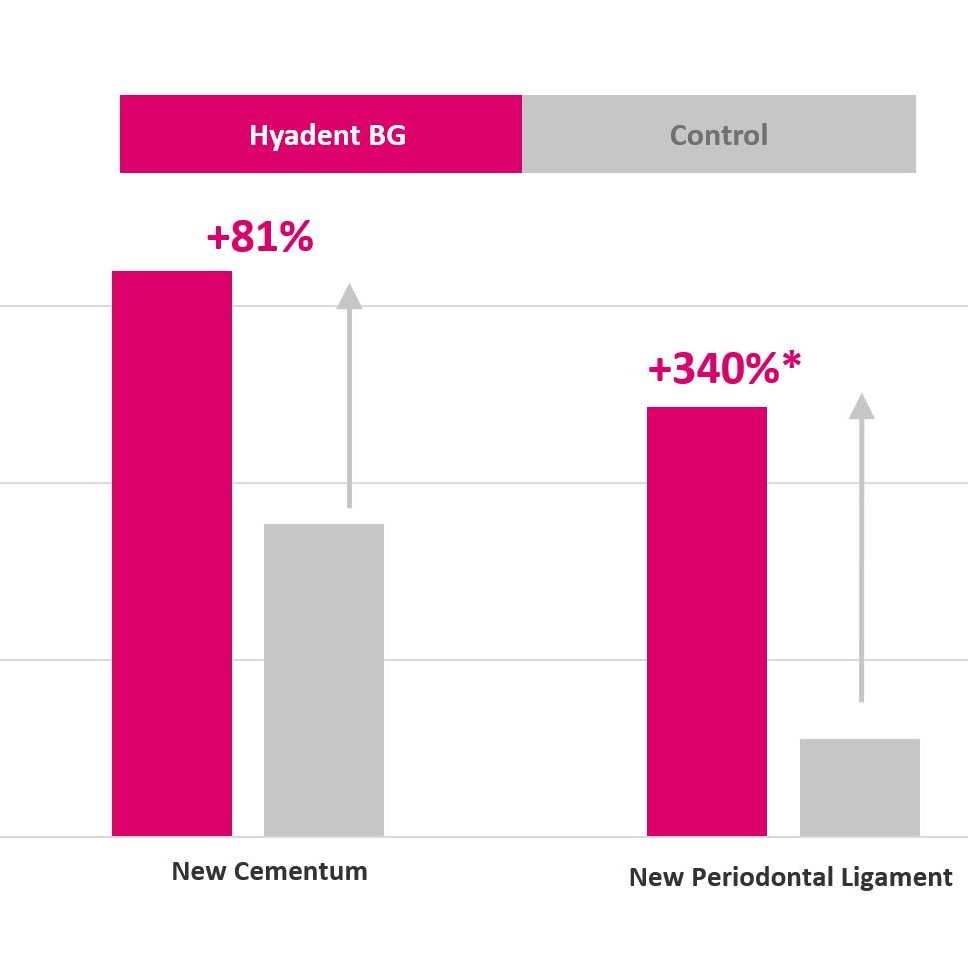
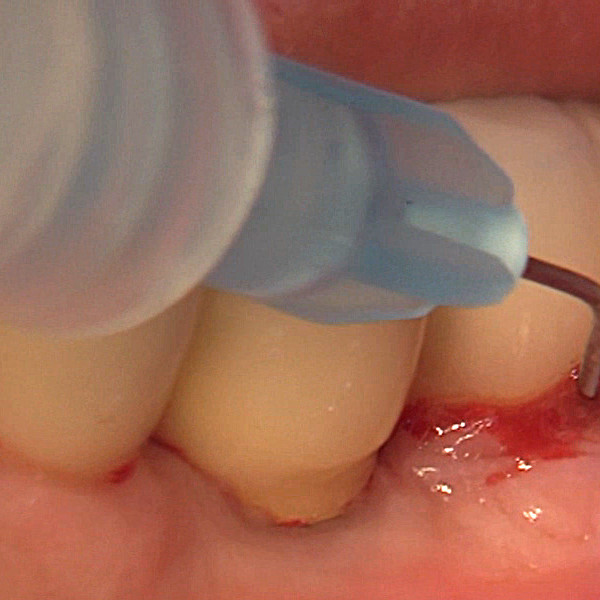
Hyadent BG contribuisce a stabilizzare il coagulo di sangue. Il suo acido ialuronico attira i fattori di crescita naturalmente presenti nel sangue e promuove la vascolarizzazione. È stato dimostrato che Hyadent BG ha un effetto significativo sulla proliferazione del cemento, del legamento parodontale (PDL) e dell'osso alveolare [4-6].
Hyadent BG contribuisce a stabilizzare il coagulo di sangue. Il suo acido ialuronico attira i fattori di crescita naturalmente presenti nel sangue e promuove la vascolarizzazione. È stato dimostrato che Hyadent BG ha un effetto significativo sulla proliferazione del cemento, del legamento parodontale (PDL) e dell'osso alveolare [4-6].
Il reticolazione dell'acido ialuronico estende il suo effetto positivo sulla proliferazione cellulare, mantenendo la staminalità, mentre il suo alto peso molecolare coordina il processo infiammatorio (meno gonfiore, disagio) [7-10].
Durante il processo di guarigione dei tessuti molli, la proprietà batteriostatica di Hyadent BG contribuisce a migliorare la prevedibilità del trattamento complessivo [11-12]. L'accelerazione della chiusura della ferita rappresenta un vantaggio per i pazienti, sani o a rischio [9,11].
Ricostruendo non solo la struttura estetica, ma anche quella funzionale intorno al dente, si ritiene che Hyadent BG rigeneri piuttosto che riparare [1,2,11,13].
Per saperne di più sulla rigenerazione dei tessuti duri, vedere qui.
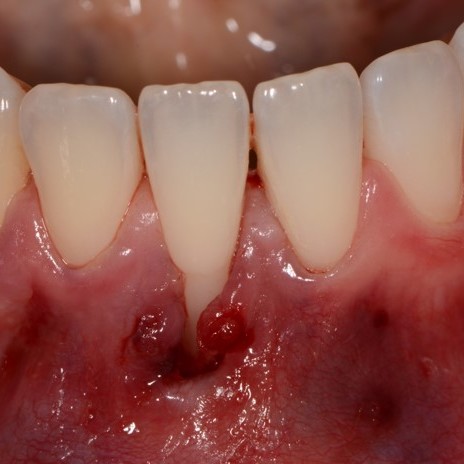
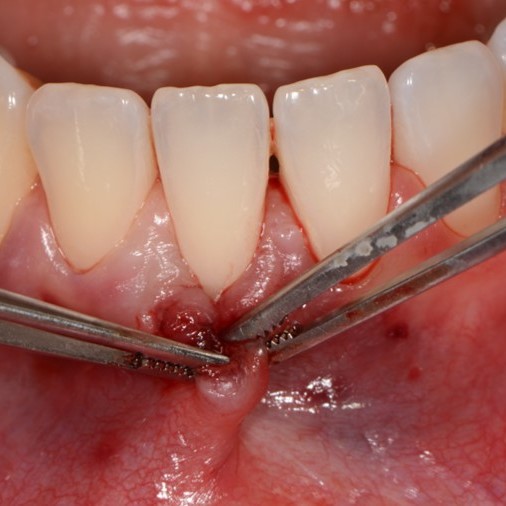
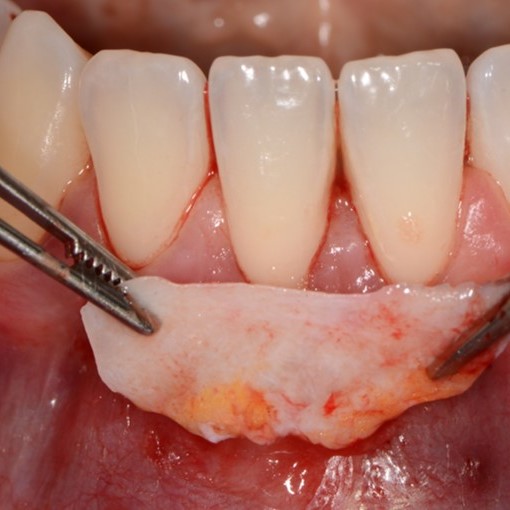
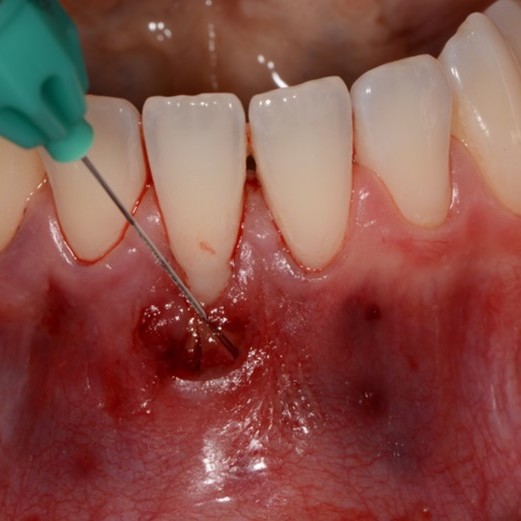
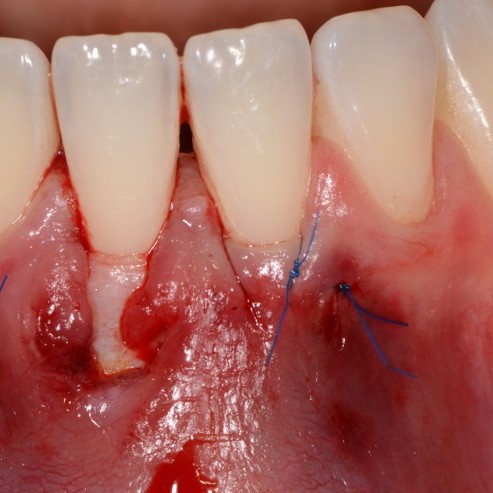
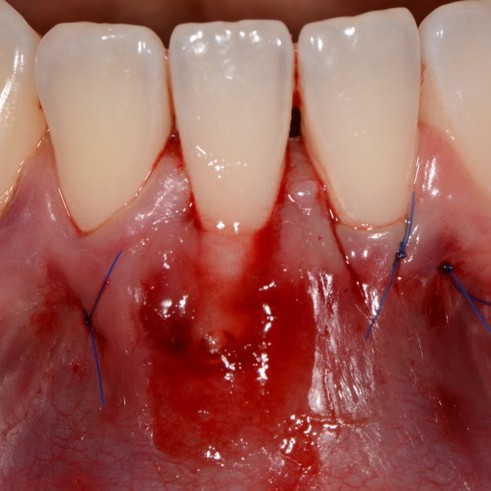
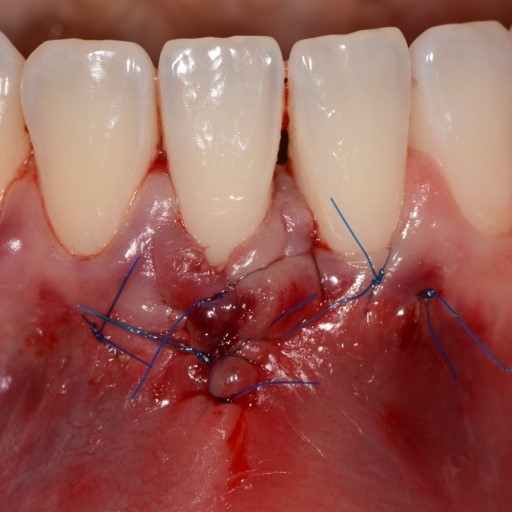
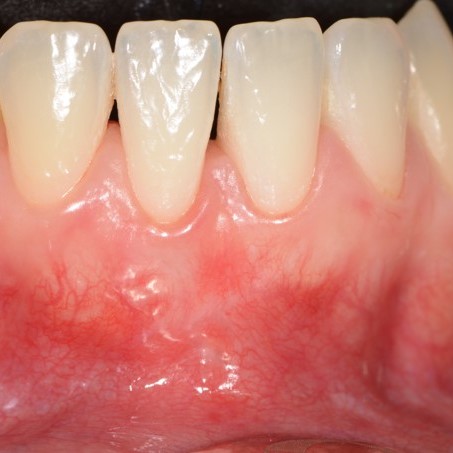
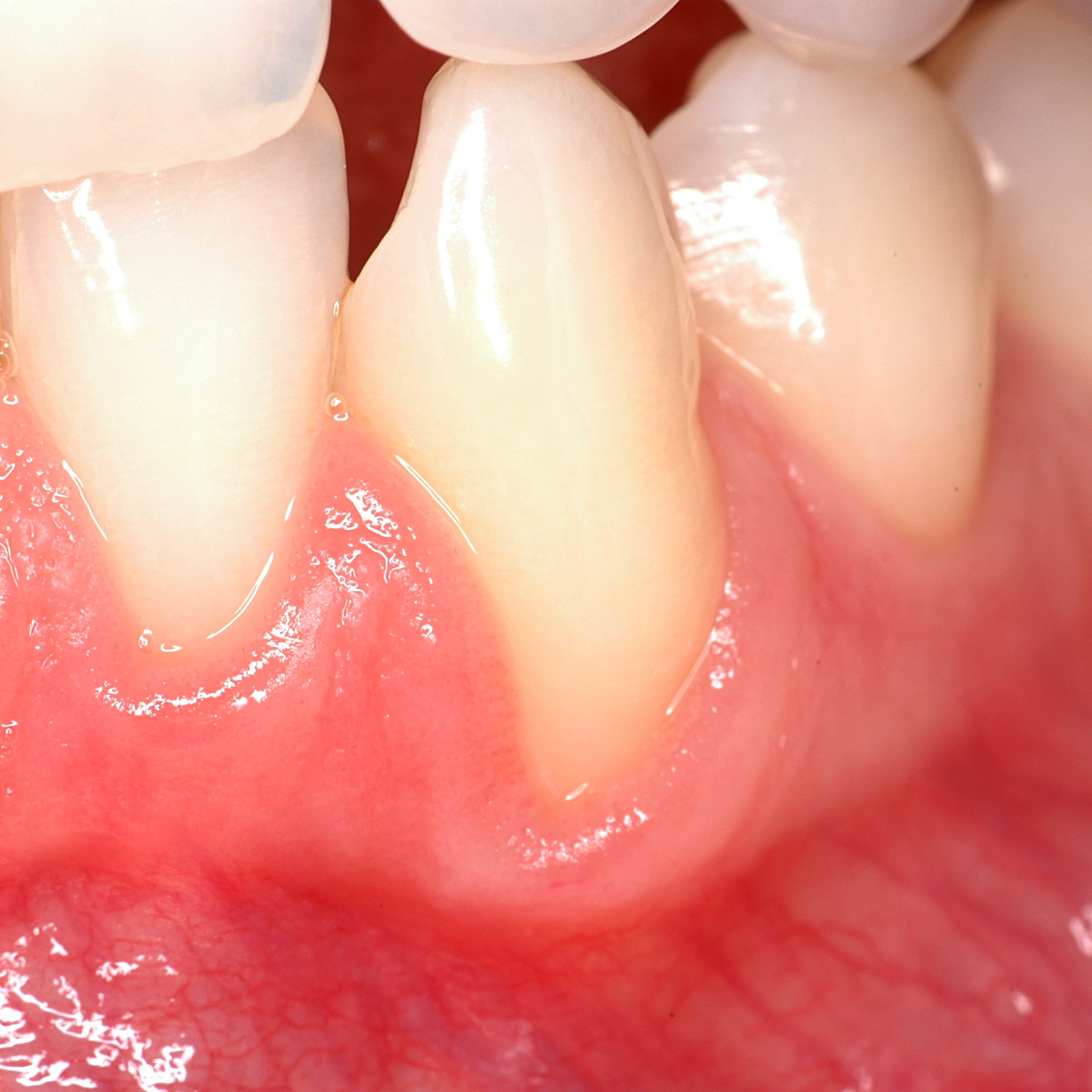
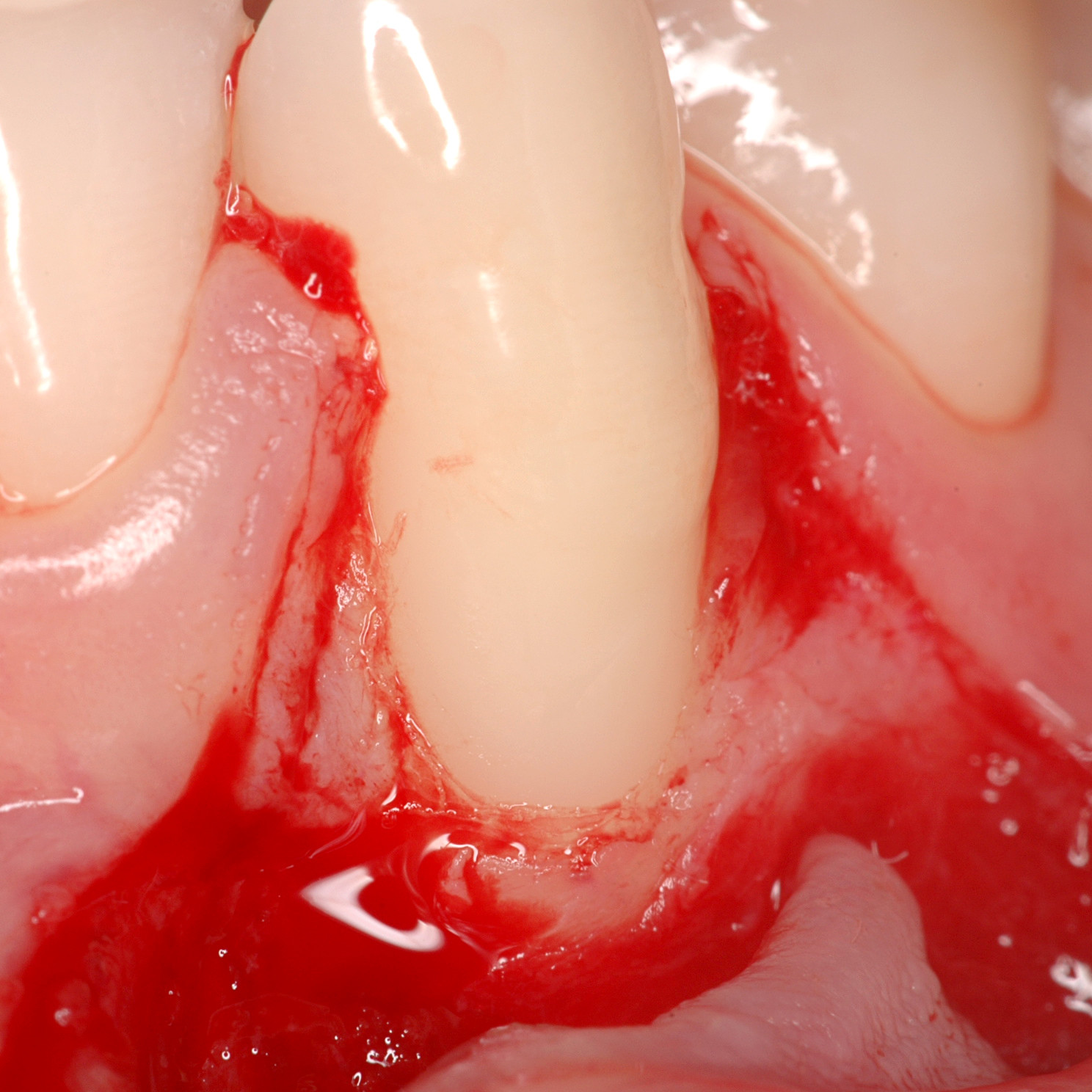
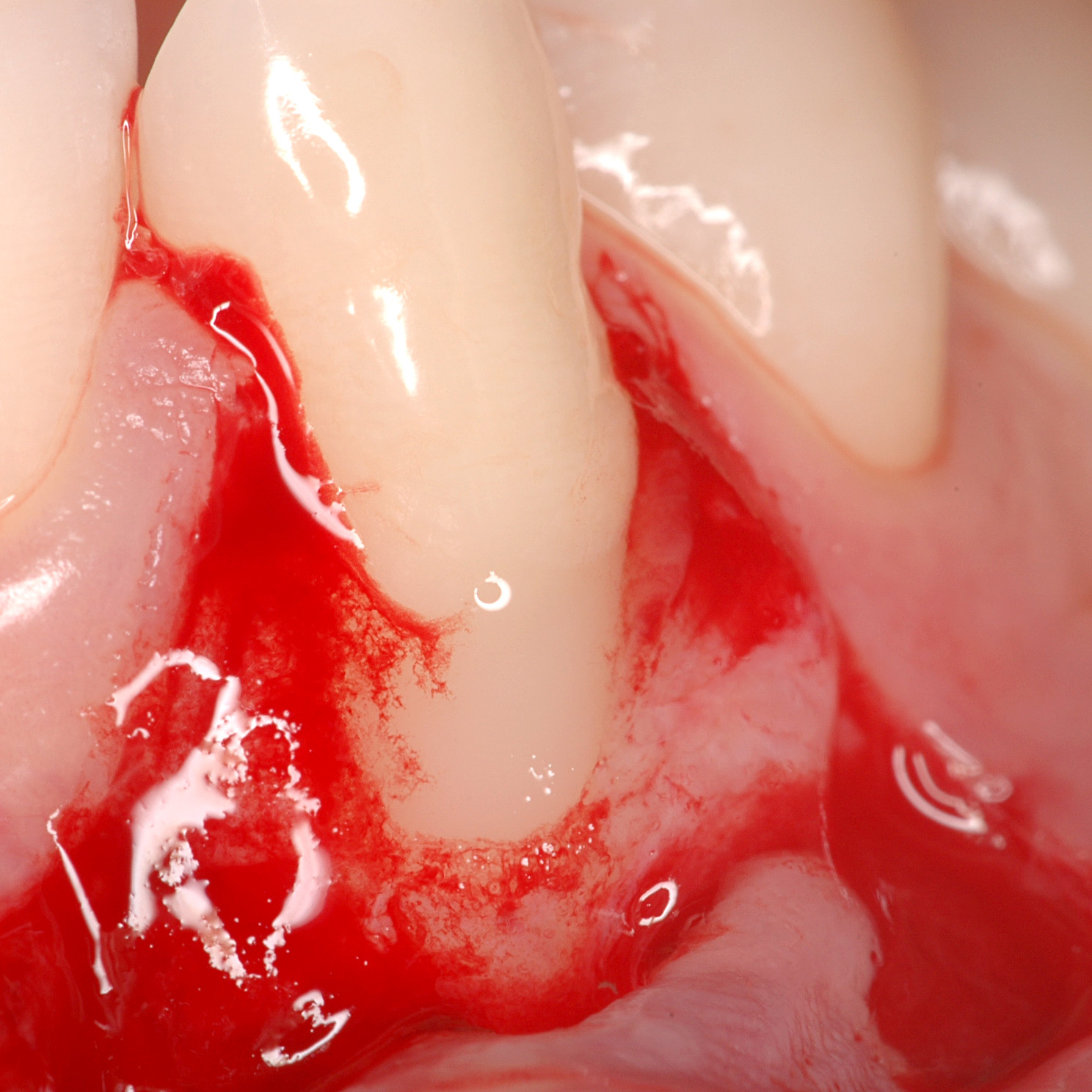
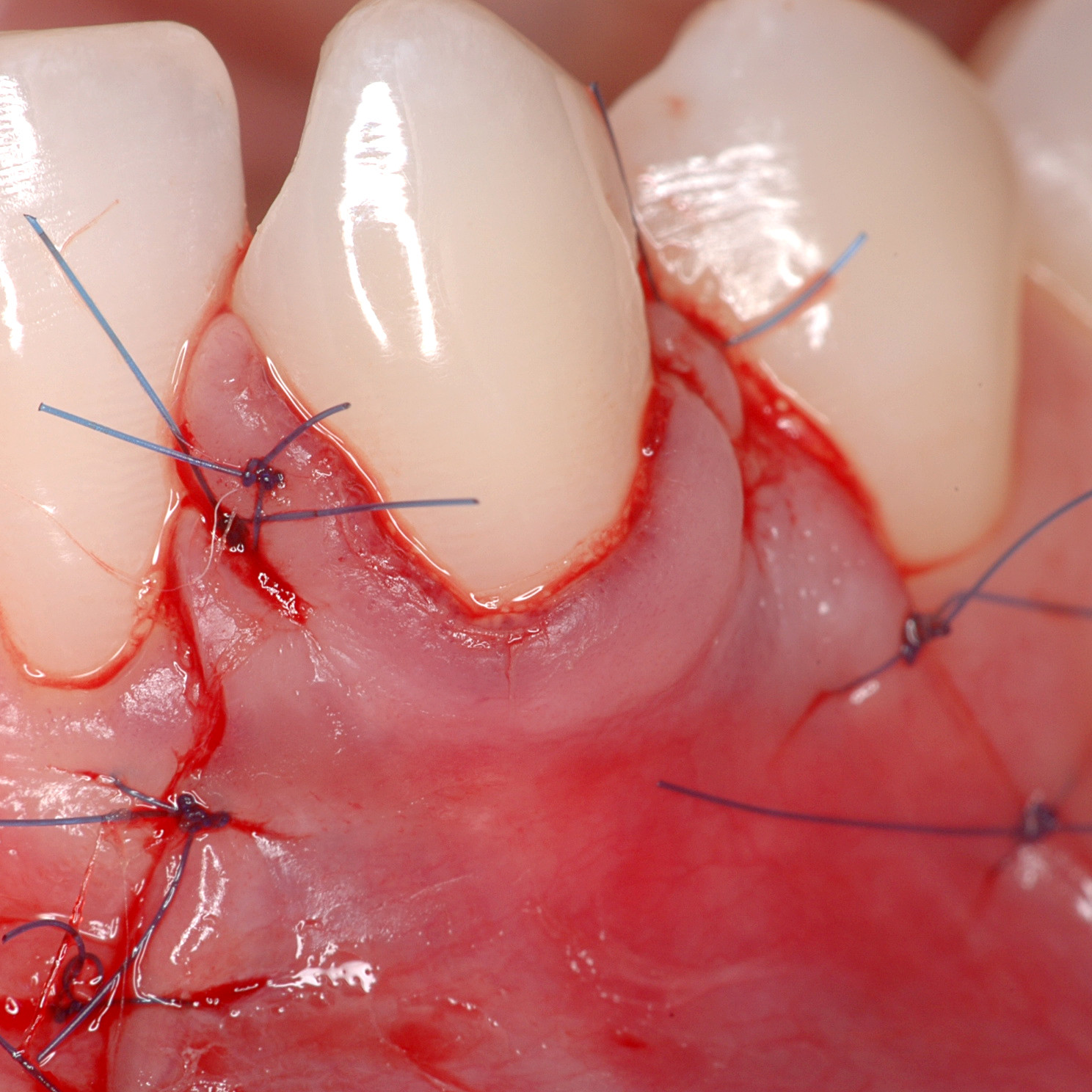
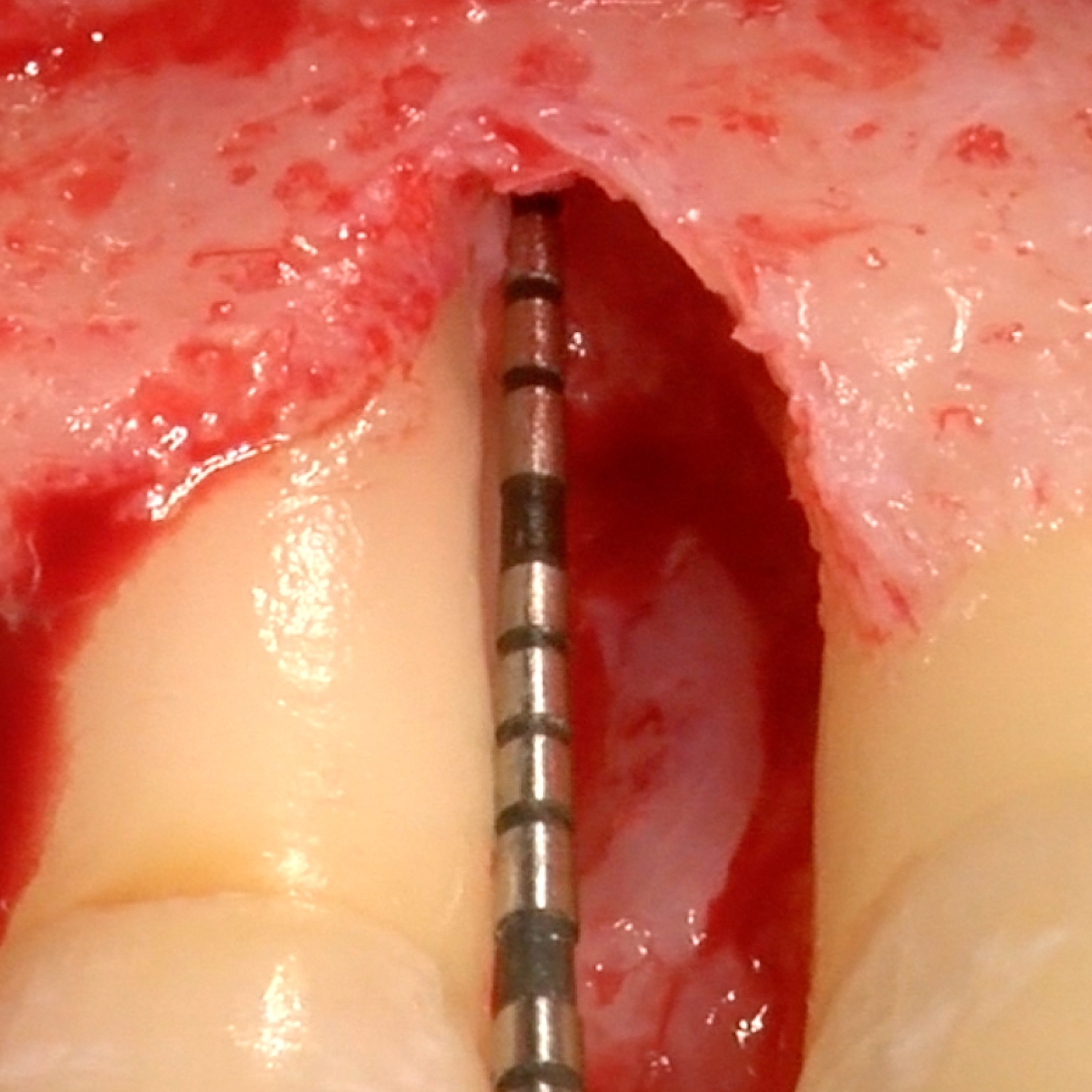
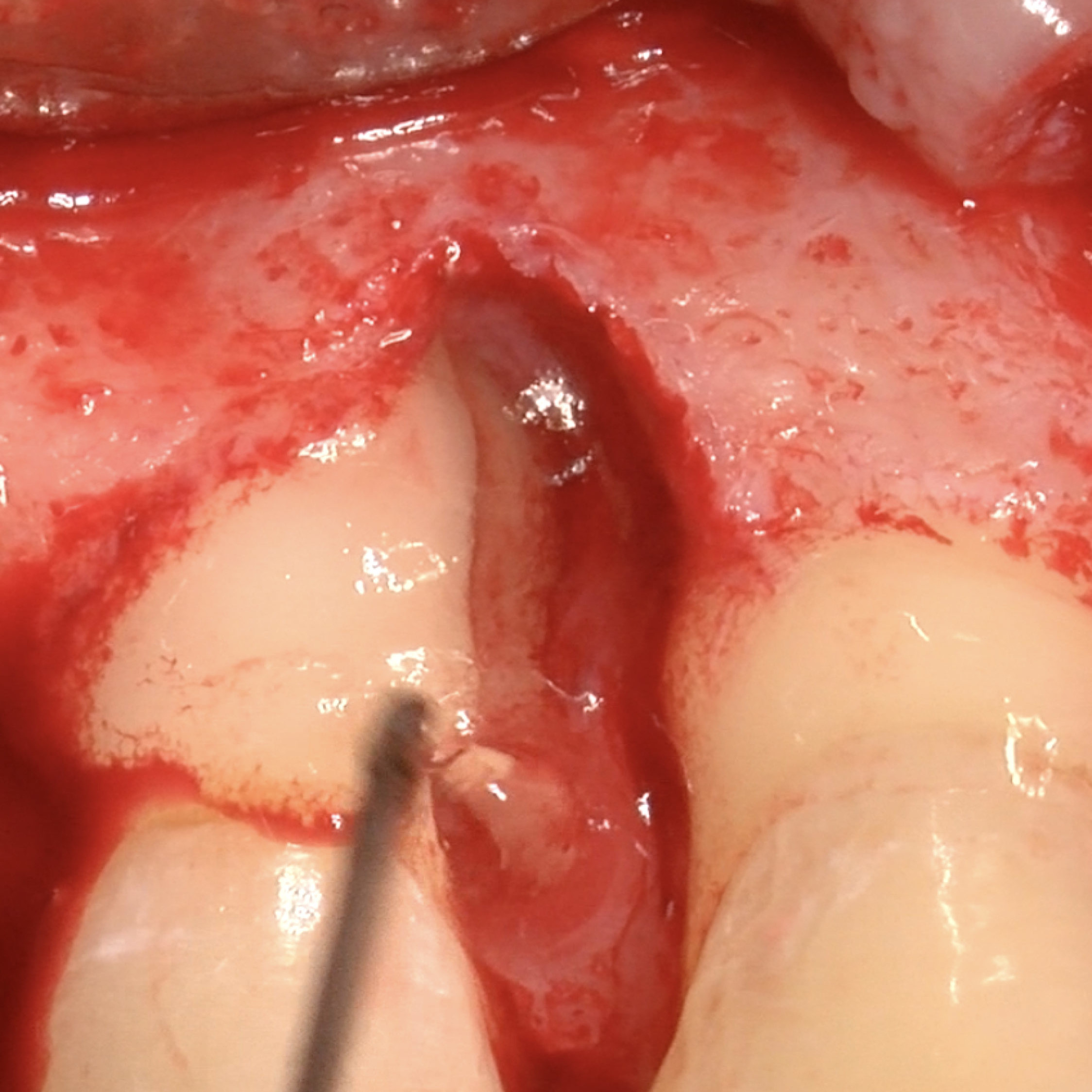
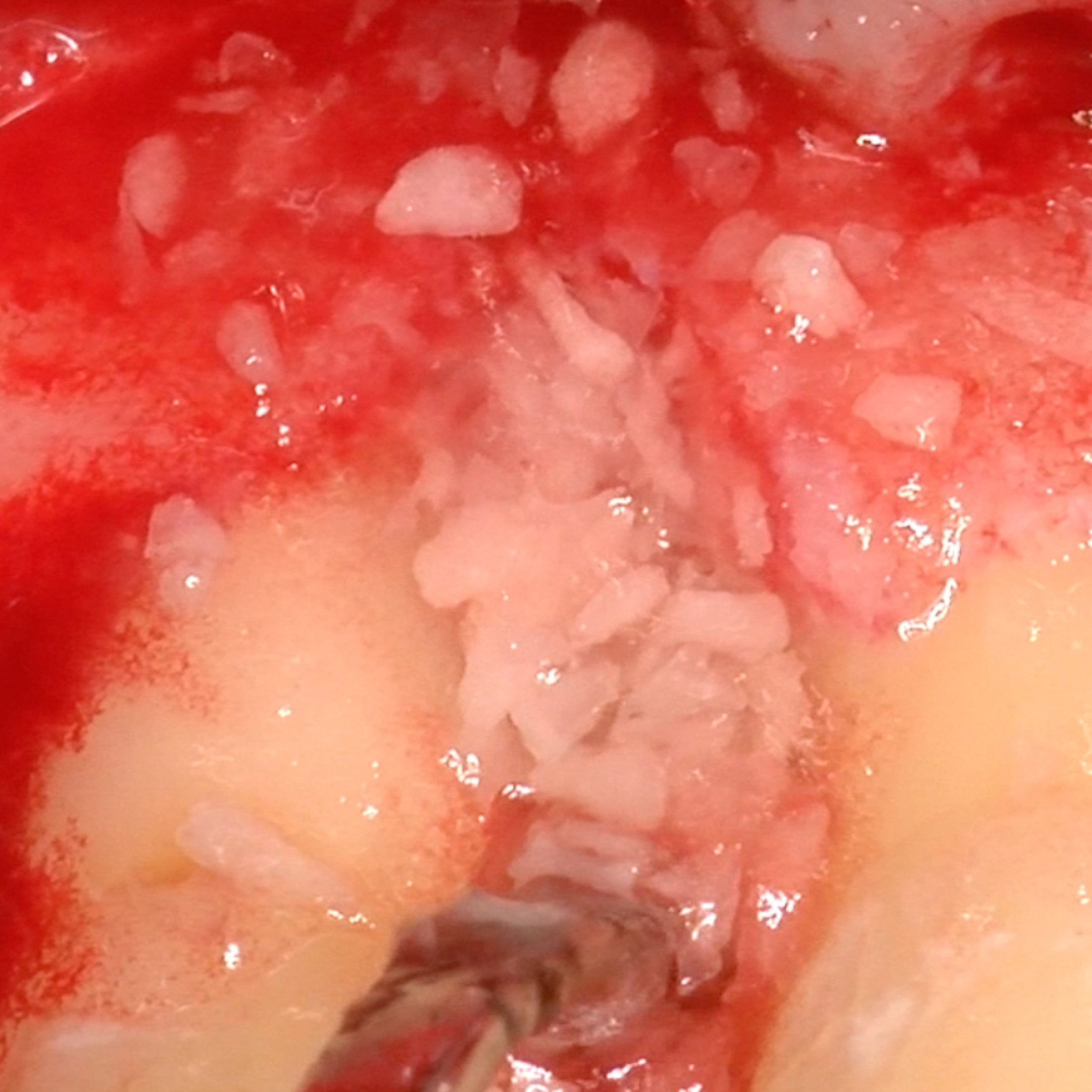
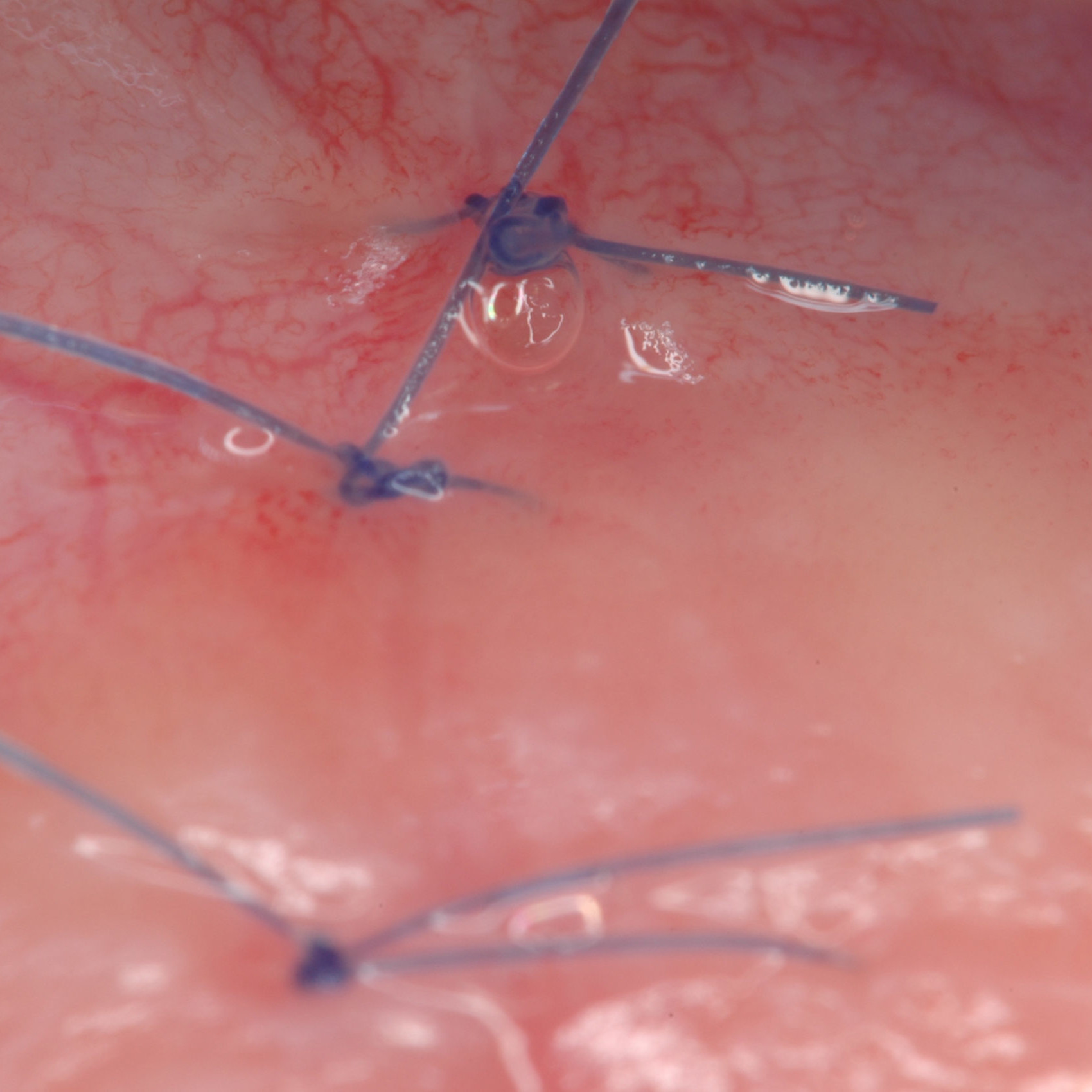
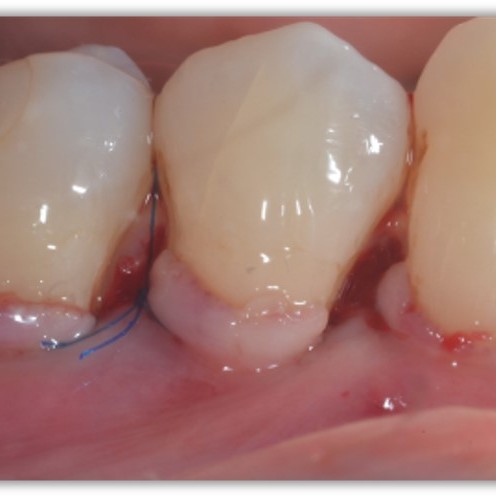
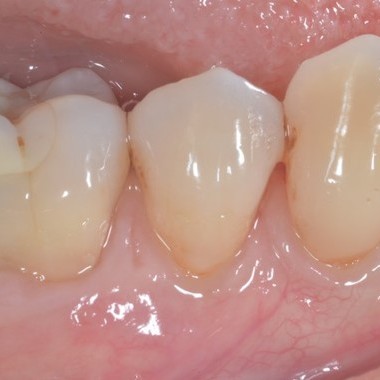
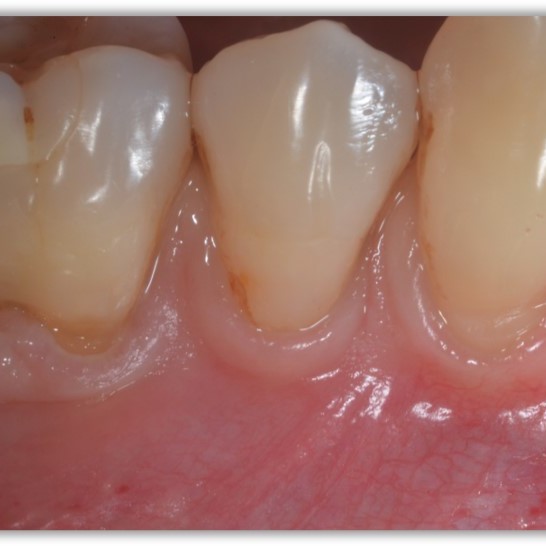
CASE REPORT: RIGENERAZIONE DEI TESSUTI MOLLI NELLA RECESSIONE GENGIVALE
Recessione profonda di Miller di classe II trattata dal Prof. Anton Sculean con un tunnel avanzato coronalmente modificato che comprende un innesto di tessuto congiuntivo con Hyadent BG
Lembo coronalmente avanzato di una recessione gengivale trattata dal Prof. Andrea Pilloni
CASE REPORT: RIGENERAZIONE DEI TESSUTI MOLLI NELLA MUCOSITE
Trattamento della mucosite a cura della dott.ssa Marisa Roncati con la Clean&Seal concetto di trattamento
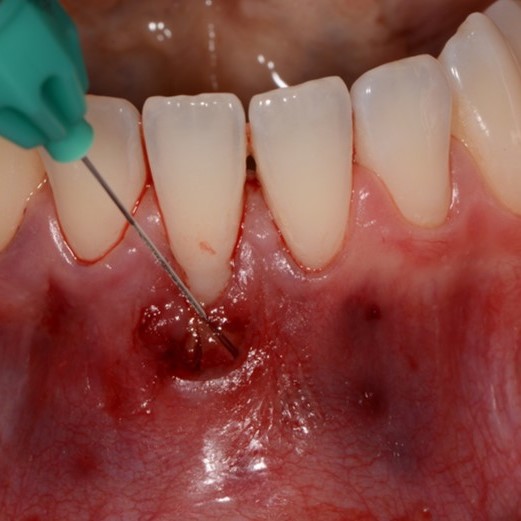
CASE REPORT: RIGENERAZIONE DEI TESSUTI MOLLI IN DIFETTI INTRAOSSEI
Difetto infraosseo stretto trattato difetto dal Prof. Andrea Pilloni
CASO CLINICO : RIGENERAZIONE DEI TESSUTI MOLLI IN CASI DI FORCAZIONE
Recessione mandibolare multipla (RT1) con forcazione trattata dalla dott.ssa Sofia Aroca
LETTERATURA SCIENTIFICA E STUDI CLINICI
- Longaker T et al. "Studi sulla guarigione delle ferite fetali: V. Una presenza prolungata di acido ialuronico caratterizza la guarigione delle ferite fetali" Ann. Surg. 1991; April:292-296.
- Mast BA et al. "L'acido ialuronico modula la proliferazione, il collagene e la sintesi proteica dei fibroblasti fetali in coltura" (Matrix, 1993; 13:441-446).
- Pilloni A, Rojas M A, Marini L, Paola Russo, Sculean A, Iacono R. Guarigione di difetti intraossei in seguito a chirurgia rigenerativa mediante approccio a singolo lembo in combinazione con acido ialuronico o con un derivato della matrice dello smalto: studio clinico controllato e randomizzato della durata di 24 mesi. Clin Oral Invest https://doi.org/10.1007/s00784-021-03822-x
- Fujioka-Kobayashi M, Müller H, Mueller A, Lussi A, Sculean A, Schmidlin PR, Miron RJ 'Effetti in vitro dell'acido ialuronico sulle cellule del legamento parodontale umano' BMC Oral Health (2017) 17:44 DOI 10.1186/s12903-017-0341-1
- Shirakata, Y., Imafuji, T., Nakamura T., Kawakami, Y., Shinohara, Y., Noguchi K., Pilloni, A., Sculean, A.. Guarigione della ferita parodontale/rigenerazione dei difetti intraossei a due pareti in seguito a chirurgia ricostruttiva con acido ialuronico-gel reticolato con o senza matrice di collagene: uno studio preclinico nel cane. Uno studio sperimentale nel cane. Quintessence Int 2021;52:2-10
- Shirakata Y, Nakamura T, Kawakami Y, et al. Guarigione delle recessioni gengivali buccali in seguito a trattamento con lembo avanzato coronalmente da solo o combinato con un gel di acido ialuronico reticolato. Uno studio sperimentale nei cani. Journal of Clinical Periodontology. 2021 gennaio. DOI: 10.1111/jcpe.13433.
- Bayoum, A., Nadershah, M., Albandar, A., Alsulaimani, B.S., Sankour, I., Gadi, L., Osama, O.A., Tayeb, R., Quqandi, R., Dabroom, W., & Merdad, Y. (2018). L'effetto dell'acido ialuronico reticolato nell'estrazione chirurgica di terzi molari mandibolari impattati. International journal of dentistry and oral health, 4.
- Aya KL, Stern R. Lo ialuronano nella guarigione delle ferite: riscoperta di un attore importante. Wound Repair Regen. 2014;22(5):579-593. doi:10.1111/wrr.12214
- Kim JJ, Song HY, Ben Amara H, Kyung-Rim K, Koo KT. L'acido ialuronico migliora la formazione ossea nelle cavità estrattive con patologia cronica: Uno studio pilota nei cani. J Periodontol. 2016;87(7):790-795. doi:10.1902/jop.2016.150707
- Yıldırım S, Özener HÖ, Doğan B, Kuru B. Effetto dell'acido ialuronico applicato topicamente sul dolore e sulla guarigione della ferita epiteliale palatale: Uno studio clinico randomizzato e controllato, mascherato da un esaminatore. J Periodontol. 2018;89(1):36-45. doi:10.1902/jop.2017.170105
- Asparuhova M, Kiryak D, Eliezer M, Mihov D, Sculean A. "Attività di due preparazioni di ialuronano su fibroblasti orali umani primari". J Periodontal Res 2018 Sep 27. Epub 2018 Sep 27
- Eliezer M, Imber JC, Sculean A, Pandis N, Teich S, 'Hyaluronic acid as adjunctive to non-surgical and surgical periodontal therapy: a systematic review and meta-analysis', Clin O Inv 2019; doi: s00784-019-03012-w)
- Salbach J et al. "Potenziale rigenerativo dei glicosaminoglicani per pelle e ossa". J Mol Med 2012;90:625-635.